Seetõttu pidage meeles meie lihtsaid näpunäiteid: need säästavad nii raha kui, mis kõige tähtsam, tervist.
Reegel 1. Narkootikumid interakteeruvad üksteisega
Te võite võtta mitut ravimit korraga ainult pärast arstiga konsulteerimist, rääkimist talle oma haigustest ja kõigist (!) vahenditest, mida te võtate. Aspiriin, külmetusravimid, toidulisandid, isegi vitamiinid ja ravimtaimed avaldavad sageli mõju teistele ravimitele. Need võivad suurendada teiste ravimite toimet või vähendada nende toimet.
Näide: kui te joote fenüliini (vere vedeldaja) ja võtate aspiriini palaviku ja peavalude korral, võib see vigastuse korral põhjustada tugevat verejooksu. Ja mõned antatsiidid (maohapet vähendavad ravimid) takistavad antibiootikumide, südameravimite ja verevedeldajate imendumist vereringesse, vähendades seeläbi nende efektiivsust. Lisaks võib mõnikord eraldi mitteprobleemsete ravimite ühine kasutamine suurendada tõsiste haiguste riski kõrvalmõjud. Hüpertensiooniga patsiendid peavad olema eriti ettevaatlikud. Kuna paljud levinud ravimid, nagu dekongestandid (eufilliin) või dekongestandid (nii toimivad paljud külmetusravimid), võivad põhjustada vererõhu hüppelist tõusu.
Reegel 2: ravimid mõjutavad toidu ja joogiga
Öeldakse, et võta tablette pärast sööki – see tähendab pärast sööki. Ja kõige parem on juua tavalist keedetud vett toatemperatuuril – ei saa eksida! Teiste vedelikega tuleb olla ettevaatlik.
Näited: kaltsiumipreparaadid imenduvad paremini, kui neid pestakse piimaga. Kuid kui antibiootikumid (tetratsükliin ja kinoliin) või joodipreparaadid pestakse piimaga maha, siis tühistate kogu nende toime. Kaltsiumipreparaate, antibiootikume (Sumamed, Rulid), tetratsükliini, amidopüriini ei tohi võtta koos soodaga – see häirib ravimi väljutamist organismist, mis viib nende üleannustamiseni. Antibiootikumi erütromütsiini, suukaudseid rasestumisvastaseid vahendeid, antihistamiine, südame-, hormonaalseid, vähivastaseid ravimeid, immunosupressante ei tohi võtta koos greibimahlaga, sest see nõrgendab ravimite toimet ja võib põhjustada tõsiseid tüsistusi. Kuigi mahla ise võib ravi ajal juua. Kuid mitte varem kui kaks tundi pärast ravimite võtmist.
Maohappesuse vähendamise vahendeid, südameravimeid (digoksiin, tselaniid), sulfoonamiide (biseptool, streptotsiid) ei tohi võtta koos mahlaga - need võivad suurendada happesust ja tühistada ravimi toimet.
Rahusteid, antidepressante, suukaudseid rasestumisvastaseid vahendeid, kaltsiumipreparaate ei tohi võtta koos kohvi, tee ja naistepuna tõmmistega, sest tanniin ja kofeiin ei suuda mitte ainult neutraliseerida ravitoimet, vaid tekitada ka vastupidise efekti. Näiteks rahustid tekitavad erutust.
Sama on ka toiduga. Kui sööte antidepressantide võtmise ajal konserve, suitsukala, kaaviari, kohvi, šokolaadi, võib ravim põhjustada vastupidise efekti.
Reegel 3. Narkootikumid interakteeruvad alkoholiga
Kõige õigem on igasuguste ravimite võtmisel alkoholist täielikult keelduda. Sellised ühendid võivad aeglustada motoorseid reaktsioone, suurendada maksahaiguste või maoverejooksu riski. Eelkõige kehtib see alkoholi ja palavikualandajate ja anal-lge-ti-kami kombinatsioonide kohta. Mõned ravimid võivad alkoholiga koosmõjul põhjustada tõsiseid allergilisi reaktsioone. Eriti ohtlik on trankvilisaatorite ja alkohoolsete jookide samaaegne kasutamine – need katsed võivad viia hingamisdepressioonini kuni kooma ja surmani.
Peamine reegel. Ei mingit omavoli!
Ka halb arst tunneb ravimite iseärasusi paremini kui patsiendid. Seetõttu kuulake oma arsti ja lugege ravimite juhiseid. Kui teil on kahtlusi või muresid, pidage nõu oma arstiga. Las ta selgitab, miks see nii on ja mitte teisiti. Ja mida võib reeglite rikkumine kaasa tuua? Pidage meeles: teie elu ja tervis on teie kätes.
Patsiendid küsivad, milliseid ravimeid võtta spondülartroosi korral? Spondülartroos on levinud haigus, mida esineb 80–90% eakatest inimestest. Sellisel juhul võib haigus tekkida ka noortel 30 aasta pärast. Täna kaalume spondüloartroosi ravimeetodeid, millest peamine on ravimid: salvide, kreemide ja ravimite kasutamine.
Ravi lähenemisviisid
Spondülartroos on üks lülisamba liigeste kahjustamise tüüpe. Samal ajal deformeeruvad nad, omandades täiendavaid luumoodustisi.
See haigus esineb reeglina tugeva füüsilise koormuse tõttu. Istuv töö, vale asend selg ja selg, halb rüht - kõik see võib provotseerida spondülartroosi arengut. Haiguse põhjuseks võib olla ka vale kehahoiak, mis püsib pikka aega.
Spondülartroos jaguneb sõltuvalt kahjustuse allikast mitmeks tüübiks:
- emakakaela piirkonna spondülartroos;
- spondülartroos nimme selgroog;
- rindkere spondülartroos.
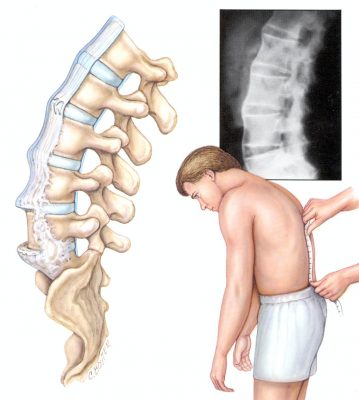 Sõltumata tüübist iseloomustavad seda haigust sarnased sümptomid. Lülisamba piirkonnas on valusündroom, selgroolüli liikuvus väheneb.
Sõltumata tüübist iseloomustavad seda haigust sarnased sümptomid. Lülisamba piirkonnas on valusündroom, selgroolüli liikuvus väheneb.
Spondülartroosi raviks on kõigepealt vaja konsulteerida arstiga. Selle haiguse ravi viib läbi kitsas spetsialist vertebroloog. Kui linnas sellist arsti pole, on vaja pöörduda neuroloogi poole.
Kõigepealt viib arst läbi diagnoosi, et täpselt kindlaks teha haiguse olemasolu, selle spetsiifiline tüüp ja staadium. Diagnoosi kinnitamiseks kasutatakse kompuutertomograafiat või ultraheli. Mõnel juhul tehakse lülisamba röntgenuuring. Kuid samal ajal mõjub patsiendile tugev kiirgus, seega pole see võimalus praegu kuigi levinud.
Haiguse diagnoosimine määrab edasise ravi tüübi. Sõltuvalt haiguse staadiumist määrab arst ühe kolmest ravimeetodist:
- füsioteraapia - kasutatakse väikese lülisamba deformatsiooni korral;
- konservatiivne ravi- määratud enamikul juhtudel hõlmab reeglina kasutamist ravimid ja salvid raviks;
- operatsioon - on vajalik äärmuslikel juhtudel, kui muud ravimeetodid ei too paranemist.
Milliseid ravimeid tuleks võtta spondüloartroosi korral?
Ravim (konservatiivne ravi) määratakse juhul, kui haiguse sümptomid on rasked, kuid haigus ei ole veel jõudnud kriitilisse staadiumisse, mis vajab kirurgilist sekkumist. Selline ravi hõlmab järgmisi ravimeid.
Põletikuvastased ravimid, mis leevendavad sümptomeid ja vähendavad valu, vähendades põletikku kahjustuse ümbruses:
- indometatsiin;
- Nimesuliid;
- Meloksikaam.
Lihasrelaksandid, mis samuti aitavad valu leevendada. Samal ajal vähendavad nad survet paistes ja põletikulistele lihastele, võimaldades liikuda:
- baklofeen;
- tisanidiin;
- Mydocalm.
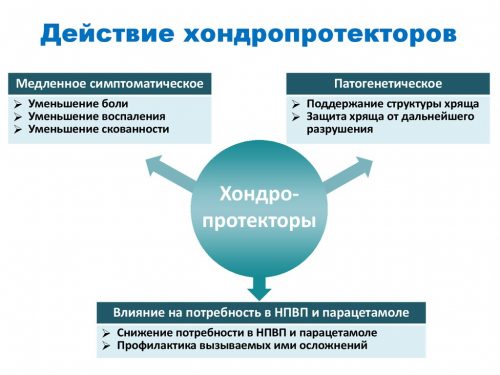
Kondroprotektorid on tabletid, mis aeglustavad kõhrekoe deformatsiooni. Need põhjustavad liigesekoes uute moodustiste tekkimist, aeglustavad kõhre degeneratsiooni ja kiirendavad liigesevedeliku moodustumist. Spondülartroosiga määrake:
- Don;
- Teraflex;
- Hondrolon;
- Struktuur.
Lokaalse toimega spondülartroosi salv. Sellel on soojendav toime, leevendab haigushoo sümptomeid. On ette nähtud järgmised salvid:
- Fastum geel;
- ketonaal;
- Finalgel;
- Nurofen;
- Nise;
- Voltaren.
Kursuse ajal tuleb juua sisekasutuseks mõeldud ravimeid, mille kestuse määrab raviarst.
Pärast ravimi võtmist on hädavajalik teha uuesti diagnoos, mis näitab ravi efektiivsuse määra. Vajadusel korratakse kursust.
Alternatiiv ravimitele
Paljud patsiendid ei ole rahul sellega, et pärast spondülartroosi medikamentoosse ravi lõpetamist tekivad probleemid teiste elunditega, näiteks maksa või maoga. Seetõttu eelistavad paljud patsiendid selle haiguse mittemedikamentoosset ravi, mis on vähem efektiivne, kuid ei hävita teiste elundite kudesid.
Sellised meetodid võivad haigust algstaadiumis täielikult ravida. Siiski tuleb märkida, et selline ravi on spondüloartroosi hilisemates staadiumides patsientidele täiesti kasutu. Seetõttu on ravi tüübi määramiseks väga oluline konsulteerida arstiga ja diagnoosida.
 Üks mitteravimiravi meetodeid on massaaž. Massaaži abil saate leevendada valu, kiirendada vereringet ja pidurdada haiguse edasist arengut. Samal ajal masseeritakse mitte ainult kahjustatud piirkondi, vaid ka naaberalasid. Kursuse alguses kasutatakse klassikalist ja hiljem segmentaalset massaaži meetodit. Kursus koosneb reeglina 20 seansist ja iga seanss kestab 10-20 minutit. Abivahendina kasutatakse vaseliini või kreemi. Pärast protseduuri lõppu tuleb keha korralikult mässida, et massaaži tulemus säiliks.
Üks mitteravimiravi meetodeid on massaaž. Massaaži abil saate leevendada valu, kiirendada vereringet ja pidurdada haiguse edasist arengut. Samal ajal masseeritakse mitte ainult kahjustatud piirkondi, vaid ka naaberalasid. Kursuse alguses kasutatakse klassikalist ja hiljem segmentaalset massaaži meetodit. Kursus koosneb reeglina 20 seansist ja iga seanss kestab 10-20 minutit. Abivahendina kasutatakse vaseliini või kreemi. Pärast protseduuri lõppu tuleb keha korralikult mässida, et massaaži tulemus säiliks.
Spondülartroosiga patsiendid võivad esineda terapeutiline võimlemine. See seisneb rütmiliste liigutuste tegemises, mis põhjustavad valuliku lihase pingutamist. Sellise võimlemise ajal suureneb põletikulise koe verevool, mis leevendab turset ja aeglustab liigeste deformatsiooni. Harjutusi saab teha nii lühikest aega - 20 kuni 40 sekundit kui ka pikemat aega - kuni 5 minutit.
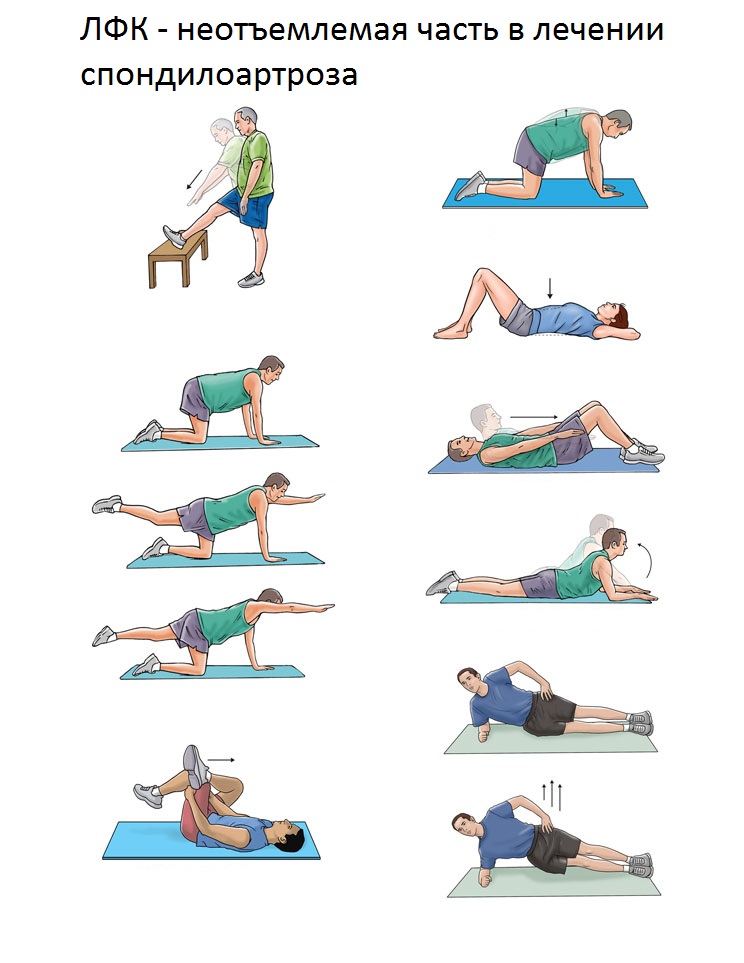
Seega võib spondülartroosi mittemedikamentoosne ravi olla eraldi teraapialiik, kui räägime haiguse algstaadiumidest, ja abivahend, mida kasutatakse koos ettenähtud ravimitega.
Rahvapärased abinõud
Spondülartroosiga etnoteadus pakub mitmeid meetodeid. Kõik need ei ravi haiguskoldeid, vaid vähendavad sümptomeid, seetõttu ei saa neid kasutada peamise ravina.
Ägenemise vältimiseks kasutatakse taimset ravimit: tehakse mitmesuguste ürtide tinktuure, soojendavaid kompresse. Nendel eesmärkidel kasutage salvei, kummelit, takjat.
 Tärpentini vannid - rahvapärane meetod füsioteraapia, mida kasutatakse laialdaselt raviks. See põhineb tärpentinilahusega soolamata veest vannide võtmisel. Sellises lahuses sisalduvad elemendid põhjustavad inimese naha ärritust. Pärast seda ilmub soojendav efekt. Võite võtta kuuma vanni teiste õlidega, mis soojendavad siseorganid ja parandada patsiendi üldist seisundit.
Tärpentini vannid - rahvapärane meetod füsioteraapia, mida kasutatakse laialdaselt raviks. See põhineb tärpentinilahusega soolamata veest vannide võtmisel. Sellises lahuses sisalduvad elemendid põhjustavad inimese naha ärritust. Pärast seda ilmub soojendav efekt. Võite võtta kuuma vanni teiste õlidega, mis soojendavad siseorganid ja parandada patsiendi üldist seisundit.
Koeravillane rihm on hea ravitoimega. See seotakse ümber lülisamba nimmepiirkonna, nii et haiguse põhifookus on suletud. Vööd kantakse selles asendis, kuni valu taandub.
Seega võib märkida, et spondülartroosi raviks on palju meetodeid ja tehnikaid. Kuid igal ravitüübil on oma omadused ja vastunäidustused, seetõttu on õige ravikuuri jaoks vaja konsulteerida oma arstiga. Ainult ta saab täpselt kindlaks teha õige tüüp ravi ja vastake küsimusele, milliseid ravimeid tuleks spondülartroosi korral võtta.
Haiguse ajal huvitab paljusid inimesi, kas on võimalik samaaegselt võtta antibiootikume ja viirusevastaseid ravimeid. Milline on sellise ravimite kombinatsiooni efektiivsus ja kas ametlik meditsiin lubab antibiootikumide ja viirusevastaste ravimite kooskasutamist - selle kohta saate lisateavet hiljem.
Enne kui asute otse küsimusele, mida valida - antibiootikume või viirusevastaseid ravimeid, peaksite välja selgitama mõlemat tüüpi ravimite omadused ja omadused.
Selle ravimikategooria nimetus räägib kõnekalt enda eest - need on ravimid, mis on suunatud mingisuguse elava mikrofloora vastu. Pange tähele, et bakterid on elusorganismid, kuigi mikroskoopilised. Viirused omakorda ei näita elumärke väljaspool peremeesrakku. Teadlased ei ole veel jõudnud üksmeelele, kas liigitada viirused elus- või elututeks objektideks.
Seetõttu on antibiootikumid kindlasti ravimid, mis on mõeldud patogeense mikrofloora, nimelt bakterite vastu võitlemiseks. Need on ette nähtud bakteriaalsete ainete põhjustatud haiguste korral.
Seetõttu ei ole antibiootikumid tõhusad viirushaiguste korral: gripp, SARS, hepatiit, leetrid, punetised, herpes jne.
Sõltuvalt nende toimest bakterirakkudele on kahte tüüpi antibiootikume:
- Bakteriostaatiline - patogeensed mikroorganismid kaotavad oma paljunemisvõime, mille tõttu haiguse areng peatub ja mõne aja pärast bakterid surevad.
- Bakteritsiidne - nende vahendite kasutamine on suunatud patogeense mikrofloora hävitamisele. Antibiootikum tapab bakterid, misjärel need erituvad organismist.
Samuti on olemas antibiootikumide tüüpide klassifikatsioon nende päritolu, raku toimemehhanismi järgi.
Antibiootikumid on ette nähtud selliste haiguste jaoks nagu:
- Kopsupõletik;
- tsüstiit;
- enteriit;
- püelonefriit;
- koliit;
- maohaavand;
- Äge sinusiit ja muud bakteriaalsed infektsioonid.
On väga oluline olla teadlik, et antibiootikumid on tõsised ravimid, millel võib olla üsna palju kõrvaltoimeid. Võttes neid omal äranägemisel väljaspool arsti ettekirjutust, riskite nii tüsistuste tekkeks kui ka infektsiooni kordumiseks pärast lühikest aega. Seetõttu, kui soovite, et teid ravitaks tõhusalt, peate järgima arsti ettekirjutusi.
Lisaks saab ainult spetsialist määrata iga ravimi efektiivse ja ohutu annuse konkreetse patsiendi jaoks ning määrata antibiootikumravi kestuse.
Märgime veel ühe olulise punkti. Antibiootikumid põhjustavad patogeenides resistentsust (sõltuvust). Karm ravi tugevate antibiootikumidega võib olla tõhus, kuid lühinägelik. Edaspidi, kui sama patogeeni uuesti tabada, võib see olla resistentne isegi väga tugevatele ravimitele ja ravi raskem.
Viirusevastased ravimid

Viirusevastased ravimid on ravimid, mida kasutatakse viiruslike patogeenide vastu võitlemiseks. Viirusevastaseid ravimeid võib olla raske leida, kuna viiruseosakesed läbivad keerulise elutsükli ja on vajalik, et ravim mõjutaks neid teatud ajahetkel. Kas viirusevastane aine nüüd aitab, võib olla raske arvata – alati ei ole arstile selge, millal haigus alguse sai ja millise tee viirused oma arengus ette võtta võisid.
Seda tüüpi ravimitel võib olla üks järgmistest mõjudest:
Viirusevastased ravimid on ette nähtud selliste haiguste jaoks nagu:
- Gripp;
- SARS;
- Herpes;
- leetrid;
- Külm;
- Tuulerõuged;
- B-, C-hepatiit;
- Mononukleoos ja nii edasi.
Apteegist saate probleemideta osta viirusevastaseid ravimeid levinumate haiguste vastu, nii saate viirushaigusi kodus ravida. Selle või selle ravimi võtmisel tuleb arvestada selle toime iseärasustega, samuti võimalike kõrvaltoimetega.
Pange tähele, et pole ühtegi ravimit, millel ei oleks võimalikke kõrvaltoimeid. Näiteks Arbidol ja võib põhjustada allergilisi reaktsioone, Rimantadine - iiveldust, kehakaalu langust, limaskestade kuivust, neuroloogilisi sümptomeid, Zanamivir - allergilisi nahareaktsioone, samuti probleeme hingamisteedega.
Kas on lubatud juua antibiootikume ja viirusevastaseid ravimeid?

Nüüd, kui oleme välja mõelnud mõlemat tüüpi ravimite toime, vastame kõige olulisemale küsimusele: kas saate antibiootikume ja viirusevastaseid ravimeid koos võtta?
Enamik arste kaldub arvama, et mõlemat meetodit ei tohiks kasutada. See on tingitud antibiootikumide ja viirusevastaste ravimite toime iseärasustest. Antibiootikumid "kirehoos" vähendavad inimese immuunsust, isegi hävitavad normaalset mikrofloorat (mille tõttu võib pärast antibiootikumravi tekkida düsbakterioos). Viirusevastased ravimid, vastupidi, suurendavad organismi immuunvastust, mille tõttu on võimalik viirust võita.
Selgub, et antibiootikumide ja viirusnakkuste ravimite samaaegne kasutamine nullib viirusevastase ravi tulemused ning viiruste ravimid tasandavad saavutusi bakterite tõrje vallas.
Samuti on antibiootikumid üsna mürgised, mõjutavad seedetrakti, põhjustades düsbakterioosi.
Siiski on väike hulk haigusi, mille puhul võivad arstid mõlemat ravimit välja kirjutada. Kombineeritud ravimeid tohib kasutada ainult siis, kui arst on määranud. On ka juhtumeid, kus tüüpiliselt on bakteriaalne infektsioon põhjustatud viirustest ja seejärel muutub ravi kulg.
- Kui kopsupõletikku on viiruslik, ravitakse seda Arbidoli või Anaferoniga, kuigi eeldatakse, et kopsupõletikku ravitakse ainult antibiootikumidega.
- Tsütomegaloga viirusnakkus Ravimid Cymevene ja Cytotect näitavad kõrget efektiivsust. Ravi tuleb alustada võimalikult kiiresti, vastasel juhul võib patogeen tungida vereringesse ja sealt edasi kõikidesse organitesse ja süsteemidesse.
- Püelonefriit tekib enamasti bakterite invasiooni tõttu, kuid harvadel juhtudel on viimase põhjuseks ka viirused.
- Mõnel juhul tekib inimesel pärast ägeda respiratoorse viirusinfektsiooni põdemist viiruslik põiepõletik. Sellise kliinilise juhtumiga kaasneb alati kompleksne ravi.
- Bakteri Helicobacter pylori inimese sümbionti kõrge aktiivsusega seotud koliiti saab ravida kompleksselt.
- HIV-nakatunud inimesed ei vaja ainult viiruse arengut pidurdavat viirusevastast ravi, vaid ka antibiootikumravi, sest organismi vähenenud vastupanuvõime tõttu võib nende organismi normaalne mikrofloora olla ohtlik ja tinglikult patogeenne.
- Kui otsustate ise võtta nii viirusevastaseid kui ka antibiootikume, pidage meeles, et arstil on raske kindlaks teha, mis kehaga täpselt juhtub.
Mõlemat tüüpi toimega ravimite väljakirjutamisel peab arst arvestama erinevate ravimite kokkusobivusega ja võimalusega neid kombineerida ühes ravikuuris. Vaatleme mitmeid ravimeid ja toome näiteid nende kokkusobivusest teiste ravimitega.
- Arbidol - näitab kõrget efektiivsust, kui seda kombineerida Supraxi, Amoxiclaviga, kui viirusinfektsioon muutub bakteriaalseks;
- - see ravim ei interakteeru antibiootikumidega, nagu on tõestanud farmaatsiauuringud;
- Atsükloviir - see on ebasoovitav kombineerida antibiootikumidega, see on võimalik ainult kaugelearenenud genitaalherpese ravi korral;
- Anaferon on tuntud homöopaatiline preparaat, mis sobib hästi antibiootikumidega, mis võimaldab vältida palavikualandajate suurte annuste pikaajalist kasutamist;
- Kagocel on ravim, mida kasutatakse kompleksne teraapia stenokardiaga;
- Ingaverin - teadlastel pole ammendavaid uurimistulemusi, et hinnata ravimi kokkusobivust antibiootikumiga;
- Cytovir - suhtleb hästi Sumamediga;
- Grippferon - kui viirusinfektsiooniga on liitunud bakteriaalne infektsioon, teeb see hästi koostööd antibiootikumidega;
- Viferon - ravib tõhusalt bronhiiti koos Macropeniga.
Kombineeritud ravi eelised?
Kui teie puhul on näidustatud kombineeritud ravi, siis ei tasu karta. Arst valib teile kõige säästlikuma ja optimaalseima võimaluse. Vaatame sellise ravi positiivseid külgi:
- Immuunsüsteem on stimuleeritud.
- Toodetakse rohkem antikehi, immunoglobuliine ja interferoone, mille eesmärk on kaitsta keha võõrkehade eest.
- Piisava ravimite valikuga kompleksravi jaoks on toksiline toime organismile praktiliselt välistatud.
- Infektsiooni on võimalik kiiresti kõrvaldada, kui see on alles esialgses olekus.
- Patogeensustegurite kasv ja paljunemine peatub.
- Immuunsüsteemi aktiveerimine ei paku kaitset mitte ainult haiguse ajal, vaid võimaldab ka organismil arendada omandatud aktiivset immuunsust konkreetse patogeeni suhtes.
Kuidas aidata organismi, kui on ette nähtud antibiootikumravi
![]()
Nagu te mõistate, on kehal raske toime tulla koormusega, mida antibiootikumipreparaatide komponendid organitele tekitavad. Seetõttu võite mõnele viidata rahvapärased retseptid, mis aitab säilitada keha tugevust ja võidelda infektsioonidega.
- Sega peedimahl ja mesi vahekorras 2:1 ning tilguta ninna 4 korda päevas. Nii parandate nina hingamist, kui see on raske.
- Sibula ja küüslauguga inhalatsioonid - hea variant haigustega inimestele hingamisteed, kuna nende köögiviljade mahla koostis sisaldab palju kasulikke toimeaineid.
- Looduslikku puuviljajooki saab juua veega lahjendades. See aitab organismil vitamiine kätte saada ja toksiine võimalikult kiiresti eemaldada.
- Köögiviljasalatid. Püüdke säilitada toidus stabiilne vitamiinide kogus, et keha saaks haigusega kergemini toime tulla.
Nüüd teate, kas on võimalik juua antibiootikume ja kuidas aidata keha rahvapäraste ravimitega.
Kuidas aidata organismi, kui on ette nähtud viirusevastane ravi
viirusevastased ravimid ja rahvapärased abinõud on ka ühilduvad. Kuidas?
- Mida rohkem jood, seda kiiremini toksiinid kehast eemaldatakse. Selleks sobib mustikakompott, kibuvitsamarjakeedused, tee vaarikatest, pohladest, sõstardest. Palju vedelikku juues aitad organismi!
- On üks huvitav retsept. Tema jaoks vajate umbes 100 grammi rosinaid. Puhastage see hästi, keetke väikeses koguses vees 30 minutit ja seejärel jahvatage see segistis. Seda jooki tuleks juua väikeste portsjonitena mitu korda päevas.
Toitumine haiguse ajal

Olenemata sellest, kas teie haigus on viiruslik või bakteriaalne, peaksite järgima piisavat dieeti. See välistab:
- Praetud;
- soolane;
- konserveerimine;
- vürtsikad toidud;
- Kastmed, ketšupid, adžika, majonees ja nii edasi;
- Jahutooted (püüdke neid võimalikult vähe süüa);
- Suitsutatud tooted.
Nende asemel peaksid tulema “kerged” toidud, mis imenduvad kehas hästi ka nõrgenemise korral. Näiteks võib see olla teravili, puljongid, toiduvalmistatud liha või kala väikestes kogustes.
meditsiiniteaduste kandidaat Aleksander Semeikin.
Ravi efektiivsus sõltub suuresti sellest, kuidas ravimid organismi jõuavad. Süstete abil saab ravim kiiremini ja täpsemas koguses. Tõsi, süstid on valusad ja mis kõige tähtsam, steriilsed meditsiinilised lahused, ühekordsed süstlad ja tilgutajad ning hästi koolitatud personal. Kui on vaja pikaajalist, mõnikord elukestvat, mitme ravimi kasutamist, pole süstimine kuigi mugav.
Kõige sagedamini tuleb kasutada vanimat ravimi manustamisviisi – suu kaudu: alates ravimi resorptsioonist suuõõnes kuni erinevate tablettide, dražeede, lahuste ja kapslite allaneelamiseni.
Osa raviainest läheb paratamatult kaotsi, lahustudes seedetrakti sisus. Primaarse läbipääsu nn toime on teada: allaneelatud “pilli” aine imendub vereringesse maksa, kus see osaliselt hävib, jõudmata haiguskoldesse. Seetõttu on allaneelamisel vaja rohkem ravimit. Toiduensüümid hävitavad teatud aineid, näiteks hormoonvalgud (insuliin jne), neid manustatakse peamiselt süstimise teel.
Allaneelatud ravimid ei toimi tavaliselt kohe – ravimi lahustumine ja imendumine võtab aega.
Suuõõnes imenduvate ravimite toime avaldub kiiremini ja väiksemas annuses – samas kui ravim satub maksa mööda minnes kohe vereringesse. Kahjuks saab sel viisil manustada väga vähe ravimeid.
Kodus aetakse tavaliselt "pillid" alla. Kuid ka see lihtne "sündmus" on sageli koormaks. Statistika kohaselt tarbivad peaaegu kõik ravikuuri ajal kergesti ühe tableti päevas. Kuid kolm või neli – ilma tüütu meeldetuletuseta – vähem kui kolmandikul patsientidest (sellepärast on süstid haiglas nii populaarsed ja tõhusad). Mugavuse parandamiseks toodetakse võimalusel ravimeid, mis on tõhusad, kui neid võtta üks või kaks korda päevas. Suukaudsed lahused on valmistatud meeldiva maitsega, eriti lastele (see meelitab neid, seega hoidke esmaabikomplekti kättesaamatus kohas).
Mugav viis ravimite manustamiseks on väline – nahale või limaskestadele kandmine, millele järgneb imendumine. Annustamisvormid välispidiseks kasutamiseks on läbinud pika arenguloo – alates kõige lihtsamatest rasvapõhistest salvidest ja kompressidest ja plaastritest kuni keerukate transdermaalsete (perkutaansete) süsteemideni.
Kaasaegsed transdermaalsed süsteemid on nahale kleebitud plaadid, mis sisaldavad ravimit, mis tungib järk-järgult läbi spetsiaalse membraani, mis tagab aine ühtlase kehasse sisenemise. Nende eeliseks süstide ja "pillide" ees on suhteliselt pikk toimeaeg, kuni mitu päeva. Mis puutub salvidesse ja geelidesse, siis transdermaalsed süsteemid on patsiendile mugavamad ja doseerivad ravimit täpsemalt. Neid kasutatakse kas lokaalselt toimivate ainete puhul (näiteks lidokaiini plaastrid neuralgia korral) või väga aktiivsete väikestes annustes – morfiiniga seotud valuvaigistite, hormonaalsete ravimite puhul.
Sellised süsteemid nitroglütseriini pidevaks manustamiseks on üliolulised koronaarhaigus südamed - nitroglütseriini salvidest kuni igemetele kleebitud "plaastriteni" (nn subbukaalsed vormid). Kiireks valu leevendamiseks hädaolukorrad kasutada ka spetsiaalseid tablette koos ravimiga, mis imendub läbi suu limaskestade (prosidool). Välispidisel kasutamisel ja suuõõnes imendumisel satub ravim reeglina kohe vereringesse, mis kiirendab toime algust. Selliste süsteemide peamiseks puuduseks on see, et kehasse tungib korraga vaid suhteliselt väike kogus ravimainet, mis ei võimalda enamiku ravimite piisavat annust kiiresti manustada.
Mis tahes ravimit tuleb võtta vastavalt teatud reeglitele. Tavaliselt on kasutusviis juhistes näidatud ja seda ei tohiks tähelepanuta jätta. Kui me räägime suuõõnes toimivatest ainetest, näiteks antimikroobsetest pastillidest, on soovitatav mõnda aega pärast resorptsiooni hoiduda vedelike või tahke toidu võtmisest.
Allaneelamiseks mõeldud ravimid tuleb alati sisse võtta piisava koguse vedelikuga – vähemalt pool tavalist tassi (100-200 ml). Vahendeid, millel pole kesta, võib lahustumise kiirendamiseks veidi eelnevalt närida.
Kui te ravimit ei joo, võivad tagajärjed olla väga erinevad, kuid alati ebasoovitavad. Söögitorusse jäänud ravimaine imendub palju halvemini kui selle all olevates sektsioonides, see tähendab, et oluline osa toimeainest läheb kohe kaotsi ja selle efektiivset kontsentratsiooni organismis ei saavutata. Mõnedel ravimitel võib olla lokaalne ärritav toime (nt atsetüülsalitsüülhape). Seetõttu toodetakse neid söögisoodaga segatuna, et neutraliseerida ja kiirendada tableti lagunemist maos, või kihisevate tablettidena lahuse valmistamiseks.
Seedetrakti seinale (GIT) eriti ohtlikke ravimeid tuleks kasutada rangelt juhiseid järgides. Mõnel juhul on kasulik neid kaasa võtta koos täiendavate kaitsevahenditega. Näiteks pikaajalisel ravil suurtes annustes võimsate põletikuvastaste ravimitega (diklofenak jne), mis sageli põhjustavad mao seinte kahjustusi kuni meditsiinilise haavandini, on näidatud ravimid, mis vähendavad vesinikkloriidhappe sekretsiooni. maos: omeprasool, ranitidiin.
Kuidas ravimit juua, on oluline küsimus. Parem on kasutada kõige tavalisemat sooja vett. Igasugused joogi lisandid võivad mõjutada toimeaine imendumise kiirust ja edasist metabolismi.
Gaseeritud jookides sisalduv süsihape soodustab seedetrakti limaskesta veresoonte laienemist ja võib suurendada ravimite ärritavat toimet. Põletikuvastaste ravimite kasutamisel on eelistatav kergelt leeliseline mineraalvesi ilma gaasita. Greibimahl sisaldab aineid, mis interakteeruvad maksaensüümide süsteemiga (tsütokroom P450), mille tulemusena aeglustab organism paljude ravimite lagunemist ja tekib nende üleannustamise oht tõsiste tagajärgedega. Veelgi enam, see efekt ilmneb ka värske puuviljamahla joomisel lihtsalt ravimite, näiteks kardiovaskulaarsete, hüpolipideemiliste (lipiidide fraktsioonide vähendamiseks), psühhotroopsete ja paljude teiste ravimite võtmise taustal. See asjaolu on hästi teada ja reeglina on seda mainitud ravimi täielikes juhistes.
Isegi madala alkoholisisaldusega jookide kasutamine on rangelt vastuvõetamatu. Alkoholil on tugev toksiline toime paljudele süsteemidele, eriti südame-veresoonkonnale, ja ajule. Kardiovaskulaarsete või psühhotroopsete ravimite võtmise taustal võivad tekkida eluohtlikud tagajärjed. Etanool ja alkoholiasendajad metaboliseeritakse (hävitatakse) mürgiste ainete moodustumisega, mis võib suurendada paljude ravimite ohtlikkust, stimuleerida toksiliste lagunemissaaduste teket. Näiteks kõige populaarsem palavikualandaja paratsetamool (osa nt peavalu- ja külmetuspreparaatidest) on surmav kombineerida alkoholiga.
Ravimite efektiivsus on seotud ka toidu tarbimisega. Tavaliselt on juhendis juhised, millal ravimit võtta - enne või pärast sööki. Raviained võivad toiduga seostuda seedetrakti valendikus, mis aeglustab nende imendumist ja vähendab efektiivsust. Seedetrakti ärritav toit (vürtsikas, praetud, kõva) suurendab samade põletikuvastaste ravimite ohtu. Liigne rasv võib mõjutada ravimite metabolismi kiirust maksas. Piimatooted sisaldavad märkimisväärses koguses kaltsiumi, mis vähendab näiteks tetratsükliini antibiootikumide ja mõnede osteoporoosiravimite aktiivsust.
Kaasaegsed ravimid on sageli keeruka koostisega ja neid toodetakse kaitsva kattega või kapsli kujul, mis näiteks hõlbustab ravimi vabanemist seedetrakti rangelt määratletud piirkondades; kõige lihtsamal juhul varjab kest. toimeaine ebameeldiv maitse. Selliseid vahendeid on vaja alla neelata ilma närimata.
Muidugi on episoodiline narkootikumide kuritarvitamine suhteliselt ohutu. Kuid nende reeglite järgimine suurendab oluliselt ravimite efektiivsust ja kiirendab taastumist.
Sageli sisestatakse ravimiga pakendisse infoleht, mis näitab selle võtmise aega ja arst peab retseptile kirjutama, millal ja kuidas seda või teist ravimit võtta. Millest arstid retseptid välja kirjutavad?
Üks farmakoloogia põhiseadusi ütleb, et ravim hakkab toimima alles siis, kui see koguneb piisavas kontsentratsioonis haige organi kudedesse. Seda nimetatakse "läve nähtuseks". Kui kontsentratsioon on alla läve, ei anna ravim soovitud toimet. Vastuvõtmiseks nõutav terapeutiline toime ravimi kontsentratsioon veres ja seega ka organismis tekib siis, kui organismi sisestatakse optimaalne annus.
Ravimi teekond sihtkohta on keeruline, eriti kui seda võetakse suu kaudu. Sellel ravimi manustamisviisil on oma eelised: ravimi sisaldus veres püsib maksimaalsel tasemel kauem. Milles siis raskus seisneb?
Asjaolu, et ravimid ei imendu otse maos. Esiteks peavad need tungima soolestikku, lahustuma selle sisus ja samal ajal ei tohi neid hävitada soolhappe, ensüümide, lima ja maos leiduvate toidukomponentide toimel.
Kui ravimit võetakse tühja kõhuga (3-4 tundi pärast sööki või 30 minutit enne seda), siis kui kõht on peaaegu tühi, pole tabletil lihtsalt midagi lahustuda. Seetõttu on parem see esmalt jahvatada või närida ja seejärel koos vedelikuga juua.Kui aga tabletil on spetsiaalne kate, ei ole soovitatav seda jahvatada: kate kaitseb ravimit vesinikkloriidhappe toime eest. mao või mao limaskesta ravimist. Sagedamini toodetakse kaetud preparaate dražeedena. Kõiki selliseid preparaate, välja arvatud vitamiinipillid, ei saa purustada, krakkida!
Mida juua? Klaas sooja vett. Tee, eriti kange tee, selleks ei sobi. Selles sisalduv tanniin moodustab paljude ainetega lahustumatuid ja järelikult ka mitteimenduvaid ühendeid. Eriti aktiivselt seob tanniin papaveriini, amidopüriini, südameglükosiide, ensüüme, toimeaineid ravimtaimede infusioonid ja dekoktid.
Enamikku ravimeid saab maha pesta sooja leeliselise mineraalveega: maosisu leelisestamine kiirendab ravimi sattumist soolestikku. Ja mõned ravimid leeliselises keskkonnas imenduvad kergemini. Nende hulka kuuluvad eelkõige fenotiasiini derivaadid (propasiin, etaperasiin ja muud ravimid, mis lõpevad "asiiniga").
Ja lõpuks on ravimeid, mis happelises keskkonnas lihtsalt hävivad. Näiteks erütromütsiini tuleb võtta rangelt tühja kõhuga ja juua kindlasti aluselist mineraalvett. Mineraalvett pole, keedetud veele lisage söögisoodat (pool teelusikatäit soodat klaasi vee kohta) ja jooge sellega ravim ära.
Neutraliseerib maohapet ja piima. Nad võivad juua rasvlahustuvaid ravimeid, eriti indometatsiini. Kuid piimaga peate olema ettevaatlik: see sisaldab kaltsiumi, mis on võimeline kombineerima ravimitega, näiteks tetratsükliini antibiootikumidega. Seetõttu on eelistatav juua neid happeliste mahladega, samuti barbituraatide, teobromiini, teofülliiniga. Aga kui juua haput mahla näiteks amidopüriiniga, siis on mõju nõrk.
Seetõttu jooge ravimit sooja veega, et mitte eksida. Ta sobib ideaalselt igaks juhuks!
Kui ravimit võetakse tühja kõhuga, siseneb see 10-15 minuti pärast soolestikku ja imendub verre - tavaliselt täielikult või peaaegu täielikult. Ravimi kontsentratsioon veres on reeglina piisav.
Ja mis ootab pille, kui see koos toiduga alla neelata? Tablett ei lahustu toidus ja erituv maomahl lahjendab järk-järgult mao sisu ja vesinikkloriidhape võib ravimi täielikult hävitada, näiteks juba mainitud erütromütsiin. Ja maoensüümid hakkavad ravimit seedima. See kehtib eriti praegu moes olevate taimsete ravimite kohta: neist jäävad haledad killud. Levomütsetiini seedivad pankrease ensüümid ja sellest ei jää üldse midagi alles. Ja näiteks nüstatiin, polümüksiin ja neomütsiin moodustavad sapphapetega lahustumatuid kompleksühendeid.
Kuid peamine on erinev. Toit püsib maos umbes 4 tundi. Ja rasvane või magus või koos alkoholi ja mõnede ravimitega (papaveriin, no-shpa, belladonna alkaloidid) ja isegi kauem - kuni 7 tundi! Sellest lähtuvalt venitatakse ravimi üleminek soolestikku samaks perioodiks. Imendumine võib aeglustada nii palju, et selle aja jooksul hävib ravim osaliselt maksas ja eritub neerude kaudu. Ühesõnaga, vajalikku kontsentratsiooni veres ei ole võimalik luua.
Küll aga ei tahaks, et lugejale jääks mulje, et kõik ravimid tuleks võtta tühja kõhuga. Enamik jah, kuid mitte kõik.
On neid, mida tuleb võtta otse koos toiduga. Need on rasvlahustuvad ained, peamiselt vitamiinid A, O, E, P, lipoehape. Loomulikult peaksite võtma ka multivitamiinipreparaate, mis sisaldavad ülaltoodud vitamiine.
Kui ravimeid võetakse koos toiduga, on ravimi kontsentratsioon veres peaaegu konstantne. Spetsialistid võtavad seda omadust arvesse tugevatoimeliste ravimitega, näiteks vererõhku langetavate ravimitega ravimisel.
