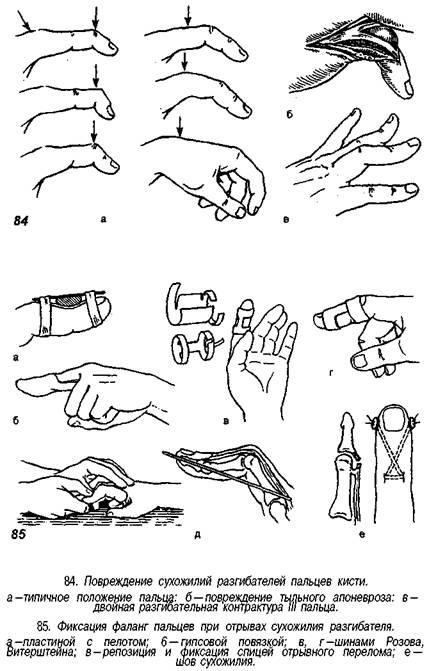
Inimese käel on keeruline struktuur ja see teeb mitmesuguseid peeneid liigutusi. See on töötav organ ja seetõttu on see tõenäolisem kahjustatud kui muud kehaosad.
Sissejuhatus.
Vigastuste struktuuris on ülekaalus tööstuslikud (63,2%), olme- (35%) ja tänavavigastused (1,8%). Tööga seotud vigastused on tavaliselt lahtised ja moodustavad 78% kõigist lahtistest vigastustest ülemised jäsemed... Parema käe ja sõrmede vigastused moodustavad 49%, vasaku vigastused aga 51%. Käe lahtiste vigastustega kaasneb 16,3% juhtudest nende lähedasest anatoomilisest asukohast tingitud kõõluste ja närvide kombineeritud kahjustus. Käte ja sõrmede vigastused ja haigused põhjustavad nende funktsiooni häireid, ajutist puude ja sageli ka kannatanu puude. Lihas-skeleti süsteemi vigastustest tingitud puude struktuuris moodustavad käte ja sõrmede vigastuste tagajärjed üle 30%. Ühe või mitme sõrme kaotamine põhjustab professionaalseid ja psühholoogilisi raskusi. Käe ja sõrmede vigastustest tingitud puude kõrge protsent on seletatav mitte ainult vigastuste raskusega, vaid ka vale või mitteõigeaegse diagnoosi ja ravitaktika valikuga. Selle patsientide rühma ravimisel tuleks püüda taastada mitte ainult elundi anatoomiline terviklikkus, vaid ka selle funktsioon. Vigastuste kirurgiline ravi toimub vastavalt individuaalsele plaanile ja vastavalt allpool toodud põhimõtetele.
Vigastuste ja kätehaigustega patsientide ravi tunnused.
Anesteesia.
Piisav valu leevendamine on peene käe sekkumise peamine eeltingimus. Kohalikku infiltratsioonanesteesiat saab kasutada ainult pindmiste defektide korral, selle kasutamine käe peopesapinnal on naha vähese liikuvuse tõttu piiratud.
Enamikul juhtudel tehakse käeoperatsiooni ajal juhtivuse anesteesiat. Käe peamiste närvitüvede blokeerimist saab läbi viia randme tasemel, küünarliiges, kaenlaalune ja emakakaela piirkond... Sõrmeoperatsiooniks piisab Oberst-Lukaševitši järgi anesteesiast või blokaadist randmevahede tasemel (vt joonis 1).
Joonis 1 Anesteetikumi süstimispunktid ülemise jäseme juhtivuse anesteesia ajal.
Sõrmede ja randme tasemel on vaja vältida anesteetikumide (lidokaiin, markaiin) pikaajalist kasutamist, kuna ravimi pikaajalise resorptsiooni tõttu tekib neurovaskulaarsete kimpude kokkusurumine ja anesteetikumide esinemine. tunneli sündroomid ja mõnel juhul sõrme nekroos. Raskete kätevigastuste korral tuleb kasutada anesteesiat.
Tegevusvälja veretustamine.
Verega immutatud kudede hulgas on võimatu eristada käe veresooni, närve ja kõõluseid ning tampoonide kasutamine vere eemaldamiseks operatsiooniväljalt kahjustab libisevat aparaati. Seetõttu on veretustamine kohustuslik mitte ainult suuremate sekkumiste korral käel, vaid ka väiksemate vigastuste ravimisel. Käe veretustamiseks kantakse küünarvarre ülemisele kolmandikule või õla alumisele kolmandikule elastne kummiside või pneumaatiline mansett, milles rõhk pumbatakse kuni 280-300 mm Hg, mis on eelistatavam, kuna see vähendab närvihalvatuse oht. Enne nende kasutamist on soovitav eelnevalt ülestõstetud käele panna elastne kummiside, mis aitab käelt olulise osa verest välja pigistada. Sõrmeoperatsiooniks piisab kummipaela paigaldamisest selle alusele. Kui operatsioon kestab üle 1 tunni, tuleb jäseme tõstetud asendis mõneks minutiks mansetist õhku vabastada ja seejärel uuesti täita.
Naha sisselõiked käel.
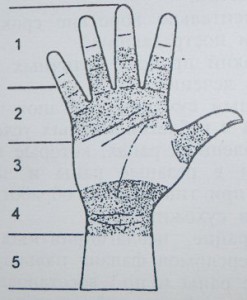
Käe epidermis moodustab keeruka joonte võrgustiku, mille suund on tingitud mitmesugustest sõrmede liigutustest. Käenaha peopesal pinnal on palju sooni, kortse ja volte, mille arv on muutuv. Mõnda neist, millel on teatud funktsioon ja mis on sügaval asetsevate anatoomiliste moodustiste maamärgid, nimetatakse esmasteks nahamoodustiteks (joon. 2).
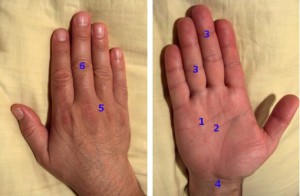
Joonis 2 Käe esmased nahamoodustised.
1-distaalne peopesa soon, 2-proksimaalne peopesa soon. 3-interfalangeaalsed sooned, 4-randmevaod, 5-sõrmedevahelised voltid, 6-interfalangeaalsed voltid
Sidekoekimbud ulatuvad vertikaalselt põhivagude alusest peopesa aponeuroosini ja kõõluste ümbristeni. Need sooned on käe naha "liited". Soon mängib liigeste telje rolli ja külgnevad alad teevad selle telje ümber liigutusi: üksteisele lähenemine - paindumine, kaugus - sirutamine. Kortsud ja voldid on liikumise reservuaarid ja aitavad kaasa nahapinna suurenemisele.
Ratsionaalset nahalõiget tuleks liikumise ajal võimalikult vähe venitada. Haava servade pideva venitamise tõttu tekib sidekoe hüperplaasia, karedate armide teke, nende kortsumine ja selle tulemusena dermatogeenne kontraktuur. Liikumine mõjutab enim risti asetsevaid lõikeid, samas kui soontega paralleelsed sisselõiked paranevad minimaalsete armistumisega. Käe nahal on piirkondi, mis on venituse poolest neutraalsed. See ala on keskmine külgjoon (joonis 3), mida mööda vastassuundades venitamine neutraliseeritakse.

Joonis 3 Sõrme keskmine külgjoon.
Seega on optimaalsed sisselõiked käel esmaste nahakahjustustega paralleelsed sisselõiked. Kui kahjustatud konstruktsioonidele ei ole võimalik sellist juurdepääsu võimaldada, tuleb valida kõige õigem lubatud sektsiooni tüüp (joonis 4):
1.Soontega paralleelset lõiget täiendab vales suunas sirge või kaarekujuline lõige,
2. sisselõige tehakse mööda neutraalset joont,
3.Soontega risti olevat sisselõiget täiendab Z-kujuline plastik,
4. esmaseid nahakahjustusi ristuv sisselõige peab tõmbejõudude ümberjaotamiseks olema kaarekujuline või Z-kujuline.

Riis. 4A-Optimaalsed randme sisselõiked,B-Z-plastid
Käevigastuste optimaalseks esmaseks kirurgiliseks raviks on vaja haavu laiendada täiendavate ja pikendavate sisselõigete abil õiges suunas (joon. 5)
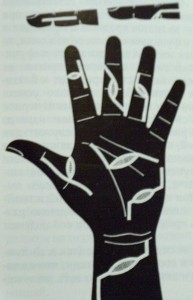
Joon. 5 Täiendavad ja pikendavad lõiked harjal.
Atraumaatilise operatsiooni tehnika.
Käekirurgia on libiseva pinna operatsioon. Kirurg peab olema teadlik kahest ohust: infektsioonist ja vigastusest, mis lõpuks põhjustavad fibroosi. Selle vältimiseks kasutatakse spetsiaalset tehnikat, mida Bunnel nimetas atraumaatiliseks. Selle tehnika rakendamiseks on vaja järgida rangeimat aseptikat, kasutada ainult teravaid tööriistu ja õhukest õmblusmaterjali, kudede pidevat niisutamist. Vältige pintsettide ja klambritega kudede vigastamist, kuna kokkusurumiskohas moodustub mikronekroos, mis põhjustab armistumist ja jätab haavadesse võõrkehad sidemete pikkade otste, suurte sõlmedena. Oluline on vältida kuivade tampoonide kasutamist vere peatamiseks ja kudede dissektsiooniks ning vältida haava tarbetut äravoolu. Naha äärte ühendamine peaks toimuma minimaalse pingega ja klapi verevarustust ei tohiks takistada. Niinimetatud "ajafaktor" mängib nakkuslike tüsistuste tekkes tohutut rolli, kuna liiga pikad operatsioonid põhjustavad kudede "väsimust", nende infektsioonikindluse vähenemist.
Pärast atraumaatilist sekkumist säilitavad koed oma iseloomuliku läike ja struktuuri ning paranemisprotsessi käigus toimub vaid minimaalne koereaktsioon.
Käe ja sõrmede immobiliseerimine.
Inimese käsi on pidevas liikumises. Liikumatu seisund on käele ebaloomulik ja sellel on tõsised tagajärjed. Mittetöötav käsi võtab puhkeasendi: kerge sirutus randmeliigeses ja painutus sõrme liigestes, röövimine pöial... Käsi võtab puhkeasendi, lamades horisontaalsel pinnal ja rippudes (joonis 6)
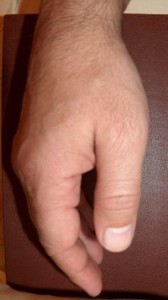
Joon. 6 Käsi puhkeasendis
Funktsionaalses asendis (toimeasendis) on randmeliigese sirutus 20, küünarnukist röövimine 10, paindumine metakarpofalangeaalsetes liigestes 45, proksimaalsetes interfalangeaalsetes liigestes - 70, distaalsetes interfalangeaalsetes liigestes - 30, esimene kämblaluu. luu on opositsioonis ja suur sõrm moodustab mittetäieliku O-tähe koos indeksi ja keskmisega ning küünarvars on pronatsiooni ja supinatsiooni vahepealses asendis. Funktsionaalse asendi eeliseks on see, et see loob kõige soodsama lähteasendi mis tahes lihasrühma tegevuseks. Sõrme liigeste asend sõltub randmeliigese asendist. Paindumine randmeliigeses põhjustab sõrmede sirutamist ja pikendamine - paindumine (joonis 7).
![]()
Joonis 7 Käe funktsionaalne asend.
Kõigil juhtudel on sunnitud asjaolude puudumisel vaja käsi funktsionaalsesse asendisse immobiliseerida. Sõrme immobiliseerimine sirgestatud asendis on parandamatu viga ja viib lühikese aja jooksul sõrme liigeste jäikuseni. Seda asjaolu seletab tagatissidemete eriline struktuur. Need kulgevad pöördepunktidest distaalselt ja peopesalt. Seega sirutatud sõrme asendis sidemed lõdvestuvad, painutatud asendis aga venivad (joon. 8).
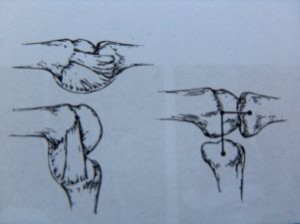
Joonis 8 Kollateraalsete sidemete biomehaanika.
Seetõttu, kui sõrm on fikseeritud välja sirutatud asendis, väheneb sideme. Kui kahjustatud on ainult üks sõrm, tuleb ülejäänud sõrm vabaks jätta.
Distaalse falanksi murrud.
Anatoomia.
Sidekoe vaheseinad, mis ulatuvad luust nahani, moodustavad rakulise struktuuri ja osalevad luumurdude stabiliseerimises ja minimeerivad fragmentide nihkumist (joonis 9).
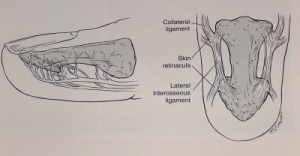
R Joonis 9 Küünte falanksi anatoomiline struktuur:1-külgmiste sidemete kinnitus,2- sidekoe vaheseinad,3-külgne luudevaheline side.
Teisest küljest on suletud sidekoe ruumides tekkiv hematoom lõhkeva valu sündroomi põhjus, mis kaasneb küünefalangi kahjustusega.
Sõrme sirutaja- ja sügavad painutaja kõõlused, mis kinnituvad distaalse falanksi alusele, ei mängi fragmentide nihkumisel rolli.
Klassifikatsioon.
On kolm peamist tüüpi murde (vastavalt Kaplan L.): piki-, põiki- ja peenestatud (tüüp munakoor) (joonis 10).

Riis. 10 Küünte falanksi murdude klassifikatsioon: 1-piki-, 2-risti-, 3-peenestatud.
Pikisuunaliste luumurdudega ei kaasne enamikul juhtudel fragmentide nihkumist. Distaalse falanksi aluse põikmurdudega kaasneb nurknihe. Peenestatud luumurrud hõlmavad distaalset falanksi ja on sageli seotud pehmete kudede vigastustega.
Ravi.
Nihketa luumurde ja peenestatud luumurde käsitletakse konservatiivselt. Immobiliseerimiseks kasutatakse palmi- või seljalahasid 3-4 nädala jooksul. Splinti paigaldamisel tuleb proksimaalne interfalangeaalliiges vabaks jätta (joon. 11).
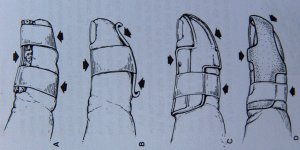
Joonis 11 Küünefalangi immobiliseerimiseks kasutatavad lahased
Nurga nihkega põikmurde saab ravida nii konservatiivselt kui ka operatiivselt - suletud redutseerimine ja osteosüntees õhukese Kirschneri traadiga (joon. 12).

Joonis 12 Küünte falangi osteosüntees peenikese Kirschneri traadiga: A, B - operatsiooni etapid, C - osteosünteesi lõplik tüüp.
Peamise ja keskmise falangi luumurrud.
Falange fragmentide nihkumise määrab peamiselt lihaste tõmbejõud. Peamise falanksi ebastabiilsete luumurdude korral nihkuvad killud tahapoole avatud nurga all. Proksimaalne fragment võtab phalanxi aluse külge kinnitatud luudevaheliste lihaste tõmbejõu tõttu painutatud asendi. Distaalne fragment ei toimi kõõluste kinnituskohana ja selle hüperekstensioon tekib sõrme sirutajakõõluse keskosa tõmbejõu tõttu, mis on kinnitatud keskmise phalanxi aluse külge (joonis 13). 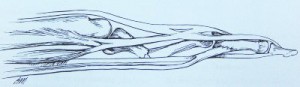
Joon. 13 Fragmentide nihkumise mehhanism peamise phalanxi murdude korral
Keskmise falanksi luumurdude puhul tuleb arvestada kahe peamise struktuuriga, mis mõjutavad fragmentide nihkumist: sirutajakõõluse keskmist osa, mis on tagantpoolt falanksi aluse külge kinnitatud, ja pindmist paindekõõlust. , mis on kinnitatud phalanxi palmipinnale (joonis 14)

Joonis 14 Fragmentide nihkumise mehhanism keskmise phalanxi murdude korral
Erilist tähelepanu tuleb pöörata pöörleva nihkega luumurdudele, mida tuleb parandada eriti hoolikalt. Painutatud asendis ei ole sõrmed üksteisega paralleelsed. Sõrmede pikiteljed on suunatud abaluule (joon. 15)
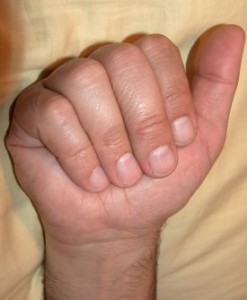
Nihutatud falanksi luumurdude korral ristuvad sõrmed, mis raskendab toimimist. Falangeaalmurdudega patsientidel on sõrmede painutamine valu tõttu sageli võimatu, seetõttu saab küüneplaatide asukoha järgi sõrmede painutatud asendis kindlaks teha pöörleva nihke (joonis 16)
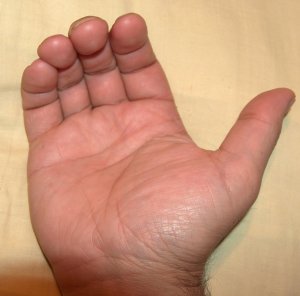
Joon. 16 Sõrmede pikitelje suuna määramine neelude murdudega
On äärmiselt oluline, et luumurd paraneks ilma püsiva deformatsioonita. Painduvad kõõluste ümbrised kulgevad falangide peopesa soones ja igasugune ebatasasus takistab kõõluste libisemist.
Ravi.
Nihutamata luumurde või torgatud luumurde saab ravida nn dünaamilise splintinguga. Vigastatud sõrm fikseeritakse kõrvalolevale ja algavad varakult aktiivsed liigutused, mis takistab liigeste jäikuse teket. Nihkunud luumurrud nõuavad kinnist redutseerimist ja fikseerimist kipsplaadiga (joonis 17)

Joon. 17 kipslaha kasutamine sõrmede neelude murdude korral
Kui pärast redutseerimist luumurd ei ole stabiilne, kilde ei saa lahase abil kinni hoida, siis on vajalik perkutaanne fikseerimine peenikeste Kirschneri traatidega (joon. 18)
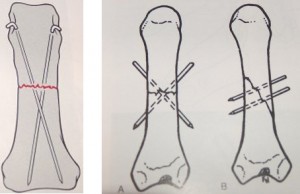
Joon. 18 Sõrmede falangide osteosüntees Kirschneri juhtmetega
Suletud redutseerimise võimatuse korral näidatakse avatud redutseerimist koos sellele järgneva phalanxi osteosünteesiga juhtmete, kruvide, plaatidega.(Joonis 19)
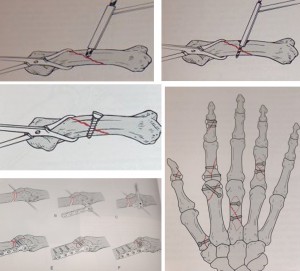
Joonis 19 Sõrmede falangide osteosünteesi etapid kruvide ja plaadiga
Liigesiseste luumurdude, aga ka multikilluumurdude korral annab parima ravitulemuse väliste fikseerimisvahendite kasutamine.
Kämblaluude luumurrud.
Anatoomia.
Kämblaluud ei asu samas tasapinnas, vaid moodustavad käevõlvi. Randmevõlv läheb üle käevõlvi, moodustades poolringi, mis lõpetatakse täisringiks esimese sõrmega. Seega puudutavad sõrmeotsad ühel hetkel. Kui käevõlv luude või lihaste kahjustuse tõttu lameneb, siis moodustub traumaatiline lame käsi.
Klassifikatsioon.
Sõltuvalt kahjustuse anatoomilisest lokalisatsioonist on: pea-, kaela-, diafüüsi- ja kämblaluu aluse murrud.
Ravi.
Kämblapea murrud nõuavad lahtist redutseerimist ja fikseerimist peenikeste Kirschneri juhtmete või kruvidega, eriti liigesesisese murru korral.
Metakarpaalkaela luumurrud on tavaline vigastus. Viienda kämblaluu kaela murdumist nimetatakse kõige levinumaks "poksija murruks" või "võitleja murruks".
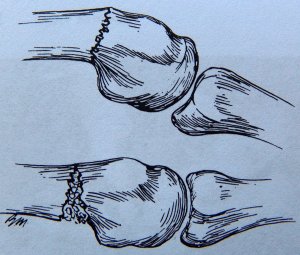
Joonis 20 Kämblaluu kaela murd koos kortikaalse kihi peopesa plaadi hävimisega
Konservatiivse raviga immobiliseerimise teel kipsplaadiga ei ole nihkumist tavaliselt võimalik kõrvaldada. Luu deformatsioon käe talitlust oluliselt ei mõjuta, jääb vaid väike iluviga. Fragmentide nihkumise tõhusaks kõrvaldamiseks kasutatakse suletud redutseerimist ja osteosünteesi kahe ristatud Kirschneri juhtmega või transfiksatsiooni juhtmetega külgneva kämblaluu külge. See meetod võimaldab alustada varakult liigutusi ja vältida käe liigeste jäikust. Nõelad saab eemaldada 4 nädalat pärast operatsiooni.
Kämblaluude diafüüsi murdudega kaasneb fragmentide märkimisväärne nihkumine ja need on ebastabiilsed. Jõu otsesel toimel tekivad reeglina põikmurrud, kaudse toimega - kaldu. Kildude nihkumine toob kaasa järgmised deformatsioonid: peopesa suhtes avatud nurga moodustumine (joon. 21)
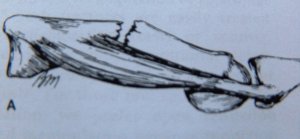
Joonis 21 Fragmentide nihkumise mehhanism kämblaluu murru korral.
Kämblaluu lühenemine, kämblaliigese hüperekstensioon sirutajakõõluste toimel, luudevaheliste lihaste nihkumisest tingitud paindumine interfalangeaalsetes liigestes, mida kämblaluude lühenemise tõttu ei suuda enam teostada. laiendusfunktsioon. Konservatiivne töötlemine kipsis ei välista alati fragmentide nihkumist. Põikmurdude korral on kõige tõhusam transfiksatsioon juhtmetega külgneva kämblaluu külge või intramedullaarne eraldamine tihvtiga (joonis 22)
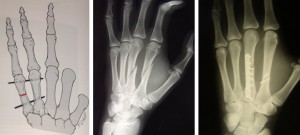
Joonis 22 Kämblaluu osteosünteesi tüübid: 1- juhtmetega, 2- plaadi ja kruvidega
Kaldluumurdude korral tehakse osteosüntees AO miniplaatidega. Nende osteosünteesi meetodite puhul pole täiendavat immobiliseerimist vaja. Sõrmede aktiivsed liigutused on võimalikud esimestest päevadest pärast operatsiooni pärast turse taandumist ja valusündroomi vähenemist.
Kämblaaluse luumurrud on stabiilsed ja kergesti ravitavad. Murru paranemiseks piisab kolmenädalasest immobiliseerimisest seljalahasega, mis ulatub kämblaluude peade tasemele.
Esimese kämblaluu luumurrud.
Esimese sõrme funktsiooni eripära selgitab selle erilist asendit. Enamik esimese kämblaluu murde on põhimurrud. Autor Green D.P. need luumurrud võib jagada 4 tüüpi ja ainult kaks neist (Bennetti luumurd-dislokatsioon ja Rolando luumurd) on liigesesisesed (joon. 23)
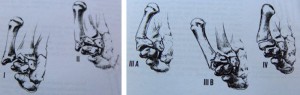
Riis. 23 Esimese kämblaluu aluse murdude klassifikatsioon: 1- Benneti luumurd, 2- Rolando luumurd, 3,4 - esimese kämblaluu aluse liigesevälised murrud.
Vigastuse mehhanismi mõistmiseks on vaja arvestada esimese randme-karpaalliigese anatoomiat. Esimene kämblaluu liiges on sadulaliiges, mille moodustavad esimese kämblaluu alus ja trapets. Liigese stabiliseerimisel osalevad neli peamist sidet: eesmine kaldus, tagumine kaldus, intercarpal ja dorsaal-radiaalne (joonis 24)
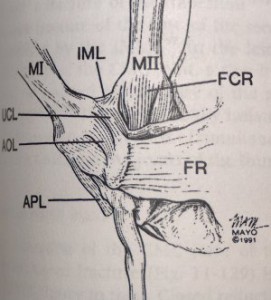
Joonis 24 Esimese metakarpofalangeaalliigese anatoomia
Esimese kämblaluu aluse peopesaosa on mõnevõrra piklik ja see on eesmise kaldus sideme kinnituskoht, mis on liigese stabiilsuse võti.
Liigese parimaks visualiseerimiseks on vajalik röntgenograafia nn "tõelises" anteroposterioorses projektsioonis (Roberti projektsioon), kui käsi on maksimaalse pronatsiooni asendis (joonis 25).

Joonis 25 Roberti projektsioon
Ravi.
Bennetti luumurd-nihestus on otsese trauma tagajärg, mis on suunatud painutatud kämblaluule. Samal ajal tema
nihestus ning eesmise kaldsideme tugevuse tõttu jääb paigale väike kolmnurkse kujuga peopesa luu fragment. Kämblaluu nihkub pika röövlihase tõmbejõu tõttu radiaalsele küljele ja taha (joonis 26).
Joon. 26 Bennetti murde-nihestusmehhanism
Kõige usaldusväärsem ravimeetod on suletud reduktsioon ja perkutaanne fikseerimine Kirschneri juhtmetega teise kämblaluu või trapets- või trapetsluu külge (joon. 27)

Joonis 27 Osteosüntees Kirschneri juhtmetega.
Reduktsiooniks tehakse sõrmele tõmme, esimese kämblaluu abduktsioon ja opositsioon, mille hetkel avaldatakse survet luu alusele ja redutseerimine. Selles asendis sisestatakse nõelad. Pärast operatsiooni tehakse 4 nädalaks immobilisatsioon kipsis, seejärel eemaldatakse lahas ja kodarad ning algab taastusravi. Suletud redutseerimise võimatuse korral kasutavad nad avatud redutseerimist, mille järel on võimalik nii Kirschneni juhtmete kui ka õhukeste 2 mm AO kruvide osteosüntees.
Rolando luumurd on T- või Y-kujuline liigesesisene murd ja seda võib nimetada mitmekillumurruks. Funktsiooni taastamise prognoos seda tüüpi kahjustuste korral on tavaliselt halb. Suurte fragmentide olemasolul on näidatud avatud redutseerimine ja osteosüntees kruvide või kodaratega. Kämblaluu pikkuse säilitamiseks koos sisemise fiksatsiooniga kasutatakse väliseid fikseerimisvahendeid või transfiksatsiooni teisele kämblaluule. Kämblaluu aluse kokkusurumise korral on vajalik esmane luusiirdamine. Võimatuse korral kirurgiline taastumine liigesepindade kongruentsus, aga ka eakatel patsientidel näidatakse funktsionaalset ravimeetodit: immobiliseerimine minimaalseks perioodiks, et valu taanduks, ja seejärel varajased aktiivsed liigutused.
Kolmandat tüüpi liigesevälised murrud on esimese kämblaluu kõige haruldasemad murrud. Sellised luumurrud alluvad hästi konservatiivsele ravile – immobiliseerimine kipsis metakarpofalangeaalliigese hüperekstensiooni asendis 4 nädalaks. Pika murdumisjoonega kaldus murrud võivad olla ebastabiilsed ja vajada perkutaanset traadi fikseerimist. Nende luumurdudega avanemise vähendamist kasutatakse äärmiselt harva.
Scaphoid luumurrud
Scaphoid luumurrud moodustavad kuni 70% kõigist randmeluudest. Need tulevad ülepingest väljasirutatud käele kukkudes. Russe sõnul eristatakse abaluu horisontaal-, põiki- ja kaldus murde. (joonis 28)
Neid luumurde võib olla raske ära tunda. Suur tähtsus on lokaalne valu vajutamisel anatoomilise nuusklapi piirkonnas, valu käe dorsaalfleksiooni ajal, samuti radiograafia otseses projektsioonis koos käe mõningase supinatsiooni ja küünarnukist röövimisega.
Konservatiivne ravi.
See on näidustatud luumurdude korral ilma fragmentide nihkumiseta. Kipsi immobilisatsioon pöidla katvas sidemes 3-6 kuud. Kipsplaate vahetatakse iga 4-5 nädala tagant. Konsolidatsiooni hindamiseks on vaja läbi viia etapiviisilised radiograafilised uuringud ja mõnel juhul MRI (joonis 29).
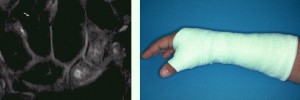
Joonis 29 1- MRI pilt abaluu murrust,2- immobiliseerimine abaluude murdude korral
Kirurgiline ravi.
Avatud reduktsioon ja kruvikinnitus.
Navikulaarne luu avaneb juurdepääsust piki peopesa pinda. Seejärel juhitakse sellest läbi juhttihvt, mida mööda kruvi sisestatakse. Kõige sagedamini kasutatav kruvi on Herbert, Acutrak, AO. Pärast osteosünteesi kipsi immobiliseerimine 7 päevaks (joonis 30)
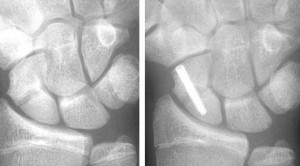
Joon. 30 Kärbluu osteosüntees kruviga
Scaphoid mitteliitumised.
Abaluu mitteliitumiseks kasutatakse Matti-Russe järgi pookimist. Selle tehnika järgi moodustub fragmentidesse soon, millesse niudeharjast või distaalne raadius (D.P. Green) (joonis 31). Kipsi immobiliseerimine 4-6 kuud.
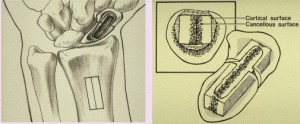
Joon. 31 Luu siirdamine abaluu mitteliitumisega.
Kasutada võib ka kruviga fikseerimist luusiirdamisega või ilma.
Käe väikeste liigeste kahjustus.
Distaalse interfalangeaalliigese kahjustus.
Küünte phalanxi nihestused on üsna haruldased ja esinevad tavaliselt seljaosas. Sagedamini kaasnevad küünefalangi nihestustega sõrme sügava painutaja või sirutajakõõluste kinnituspunktide avulsioonmurrud. Värsketel juhtudel tehakse avatud redutseerimine. Pärast redutseerimist kontrollitakse küünefalangi külgstabiilsust ja ülevenituse testi. Stabiilsuse puudumisel tehakse küünefalangi transartikulaarne fikseerimine traadiga 3 nädala jooksul, mille järel traat eemaldatakse, vastasel juhul on näidustatud distaalse interfalangeaalliigese immobiliseerimine kipslahas või spetsiaalses lahases 10-ks. 12 päeva. Juhtudel, kui vigastusest on möödunud rohkem kui kolm nädalat, on vaja kasutada avatud redutseerimist, millele järgneb transartikulaarne fikseerimine traadiga.
Proksimaalse interfalangeaalliigese kahjustus.
Proksimaalne interfalangeaalne liiges võtab käe väikeste liigeste seas erilise koha. Isegi liigutuste puudumisel sõrme ülejäänud liigestes, säilitades liigutused proksimaalses interfalangeaalliigeses, jääb käe funktsioon rahuldavaks. Patsientide ravimisel tuleb meeles pidada, et proksimaalne interfalangeaalne liiges on kalduvus jäikuse tekkeks mitte ainult trauma korral, vaid ka isegi terve liigese pikaajalisel immobiliseerimisel.
Anatoomia.
Proksimaalsed interfalangeaalsed liigesed on plokikujulised ja neid tugevdavad külgmised sidemed ja palmi side.
Ravi.
Kollateraalsete sidemete kahjustus.
Kollateraalne sideme vigastus tekib sirgendatud varbale rakendatava külgsuunalise jõu tagajärjel, mida esineb kõige sagedamini spordis. Radiaalne side on vigastatud sagedamini kui küünarluu side. 6 nädalat pärast vigastust diagnoositud sidemete kahjustused tuleb pidada krooniliseks. Diagnoosimiseks on oluline kontrollida külgstabiilsust ja teha stressiröntgenikiirgus. Nende testide tulemuste hindamisel on vaja keskenduda tervete sõrmede külgmiste liigutuste mahule. Seda tüüpi vigastuste raviks kasutatakse elastse lahase meetodit: vigastatud sõrm kinnitatakse külgneva sideme külge 3 nädalaks sideme osalise rebendiga ja 4-6 nädalaks täieliku rebendiga, seejärel veel 3 nädalat on soovitatav sõrmede säästmine (näiteks spordikoormuse välistamine) (joonis 32)
Joonis 32 Elastne lahas sidemete vigastuste korral
Immobilisatsiooniperioodil ei ole aktiivsed liigutused vigastatud sõrme liigestes mitte ainult vastunäidustatud, vaid ka hädavajalikud. Selle patsientide rühma ravimisel tuleb arvesse võtta järgmisi asjaolusid: enamikul juhtudel taastub täielik liikumisulatus, samal ajal kui valu kestab mitu kuud ja liigese maht suureneb patsientide arvu ja kogu elu jooksul.
Keskmise falanksi nihestused.
Keskmise falanksi dislokatsioone on kolm peamist tüüpi: dorsaalne, peopesa ja pöörlev (rotaator). Diagnoosimiseks on oluline teha röntgenülesvõte igast kahjustatud sõrmest eraldi eesmises ja rangelt külgprojektsioonis, kuna kaldprojektsioonid on vähem informatiivsed (joonis 33).
Joonis 33 Radiograafia keskmise falanksi dorsaalsete nihestustega.
Kõige tavalisem vigastus on selja nihestus. Seda on lihtne kõrvaldada, sageli teevad seda patsiendid ise. Raviks piisab elastsest lahasest 3-6 nädalaks.
Peopesa nihestuse korral on võimalik sirutajakõõluse keskosa kahjustus, mis võib viia "boutonniere" deformatsiooni tekkeni (joonis 34).
Joonis 34 Boutonniere'i varba deformatsioon
Selle tüsistuse vältimiseks kasutatakse seljalahast, mis fikseerib 6 nädalaks ainult proksimaalse interfalangeaalliigese. Immobiliseerimise perioodil tehakse passiivseid liigutusi distaalses interfalangeaalliigeses (joon. 35)

Joonis 35 Boutonniere deformatsiooni ennetamine
Rotatsioonilist subluksatsiooni on lihtne segi ajada palmi subluksatsiooniga. Sõrme rangelt külgsuunalisel röntgenpildil on näha ainult ühe falange külgprojektsioon ja teise kaldprojektsioon (joonis 36)
Joonis 36 Keskmise falanksi pöörlev nihe.
Selle kahjustuse põhjuseks on see, et peamise phalanxi pea kondüül langeb sirutajakõõluse kesk- ja külgmiste osade moodustatud silmusesse, mis on terve (joonis 37).
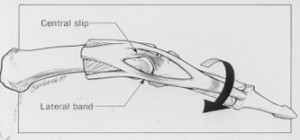
Joon. 37 rotatsiooni dislokatsiooni mehhanism
Reguleerimine toimub Eatoni meetodil: pärast anesteesiat painutatakse sõrm metakarpofalangeaalses ja proksimaalses interfalangeaalses liigeses ning seejärel pööratakse peamist falangi ettevaatlikult (joonis 38).
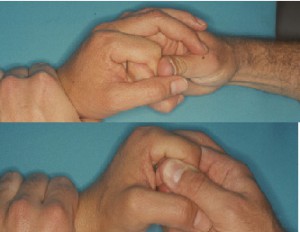
Joonis 38 Rotaatori dislokatsiooni vähendamine vastavalt Eatonile
Enamasti on suletud redutseerimine ebaefektiivne ja tuleb kasutada avatud redutseerimist. Pärast redutseerimist tehakse elastne splinting ja varajased aktiivsed liigutused.
Keskmise falanksi murd-nihestus.
Reeglina tekib liigesepinna peopesa fragmendi murd. Seda liigesekahjustust saab varajase diagnoosimisega edukalt ravida. Kõige lihtsam, mitteinvasiivne ja tõhus meetod ravi on dorsaalse sirutajakõõluse blokeeriva lahase kasutamine (joonis 39), mis rakendatakse pärast nihestuse ümberpaigutamist ja võimaldab sõrme aktiivset painutamist. Täielik vähendamine nõuab sõrme painutamist proksimaalses interfalangeaalliigeses. Reduktsiooni hindamine toimub külgmise röntgenpildi järgi: reduktsiooni adekvaatsust hinnatakse keskmise falanksi liigesepinna ja proksimaalse phalanxi pea puutumata seljaosa kongruentsi järgi. Röntgenpildi hindamisel aitab Terri Lighti pakutud nn V-märk (joon. 40)
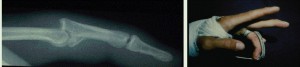
Joonis 39 Selja sirutajakõõluse blokeeriv lahas.
Joonis 40 V-funktsioon liigesepinna kongruentsuse hindamiseks.
Splinti paigaldatakse 4 nädalaks, iganädalaselt pikendatakse seda 10-15 kraadi võrra.
Metakarpofalangeaalsete liigeste kahjustus.
Anatoomia.
Metakarpofalangeaalsed liigesed on kondülaarsed liigesed, mis võimaldavad koos painde ja sirutusega teha adduktsiooni, röövimist ja ringliikumisi. Liigese stabiilsuse tagavad külgmised sidemed ja peopesa plaat, mis koos moodustavad kapsli kuju (joonis 41)

Joonis 41 Kämbla-falangeaalliigeste sidemete aparaat
Tagatissidemed koosnevad kahest kimbust - oma ja täiendavad. Kollateraalsed sidemed on paindumisel rohkem pingul kui pikendamisel. 2-5 sõrmega palmiplaadid on omavahel ühendatud sügava põiki kämbla sidemega
Ravi.
Sõrmede dislokatsiooni on kahte tüüpi: lihtne ja keeruline (taandamatu). Dislokatsioonide diferentsiaaldiagnostikaks tuleb meeles pidada järgmisi kompleksi dislokatsiooni tunnuseid: röntgenogrammil on peafalangi ja kämblaluu telg paralleelsed, seesamoidsete luude paiknemine liigeses on võimalik ja on naha süvenemine käe peopesapinnal sõrme põhjas. Lihtsa nihestuse saab hõlpsasti korrigeerida, vajutades peamisele falangile, ilma et oleks vaja veojõudu. Kompleksse dislokatsiooni kõrvaldamine on võimalik ainult operatsiooniga.
Küünte voodi kahjustus.
Küüs annab distaalsele falangile kindla haarde, kaitseb sõrmeotsa vigastuste eest, mängib olulist rolli puudutuse funktsioonis ja inimese esteetilise välimuse tajumisel. Küünelaba vigastused on ühed levinumad kätevigastused ja kaasnevad distaalse phalanxi lahtiste luumurdude ja sõrmede pehmete kudede vigastustega.
Anatoomia.
Küünealus on pärisnaha kiht, mis asub küüneplaadi all.

Riis. 42 Küünte voodi anatoomiline struktuur
Küüneplaadi ümber paiknevad kolm peamist kudede tsooni. Küünevolt (maatriksi katus), mis on kaetud epiteelvoodriga - eponychium, takistab küüne kontrollimatut kasvu üles ja külgedele, juhtides seda distaalselt. Küünealuse proksimaalses kolmandikus paikneb nn embrüonaalne maatriks, mis tagab küüne kasvu. Küünte kasvavat osa piirab valge poolkuu – auk. Kui see tsoon on kahjustatud, on küüneplaadi kasv ja kuju oluliselt halvenenud. Steriilne maatriks paikneb august distaalselt, kleepub tihedalt distaalse falanksi periosti külge, tagades küüneplaadi edasiliikumise selle kasvu ajal ning mängides seega rolli küüne kuju ja suuruse kujunemisel. . Steriilse maatriksi kahjustusega kaasneb küüneplaadi deformatsioon.
Küüs kasvab keskmiselt 3-4 mm kuus. Pärast vigastust peatatakse küüne liikumine distaalses suunas 3 nädalaks ja seejärel jätkub küüne kasv sama kiirusega. Vigastuskohale proksimaalse viivituse tagajärjel tekib paksenemine, mis püsib 2 kuud ja muutub järk-järgult õhemaks. Tavalise küüneplaadi moodustumiseks pärast vigastust kulub umbes 4 kuud.
Ravi.
Kõige tavalisem vigastus on küünealune hematoom, mis kliiniliselt väljendub vere kogunemises küüneplaadi alla ja millega sageli kaasneb tugev pulseeriva iseloomuga valusündroom. Ravimeetodiks on küüneplaadi perforeerimine hematoomi kohas terava instrumendiga või tulel kuumalt kirjaklambri otsaga. See manipuleerimine on valutu ja leevendab koheselt stressi ja selle tulemusena valusündroomi. Pärast hematoomi evakueerimist kantakse sõrmele aseptiline side.
Kui küüneplaadi osa või kogu osa rebitakse ära küünepõhja kahjustamata, töödeldakse eraldatud plaati ja asetatakse õmblusega kinnitades kohale. (Joonis 43)
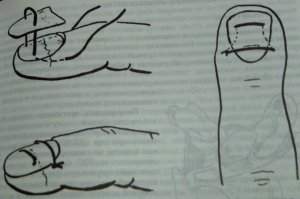
Joonis 43 Küüneplaadi taasfikseerimine
Küüneplaat on loomulik lahas distaalse falanksi jaoks, kanal uue küüne kasvuks ja tagab küünealuse paranemise koos sileda pinna moodustumisega. Kui küüneplaat kaob, saab selle asendada õhukesest polümeerplaadist kunstküünega, mis tagab edaspidi valutu sideme.
Küünealuse haavad on kõige keerulisemad vigastused, mis pikemas perspektiivis põhjustavad küüneplaadi märkimisväärset deformatsiooni. Sellised haavad alluvad hoolikale esmasele kirurgilisele ravile pehmete kudede minimaalse väljalõikamisega, küünealuse fragmentide täpse sobitamise ja selle õhukese (7 \ 0, 8 \ 0) õmblusmaterjali õmblusega. Eemaldatud küüneplaat kinnitatakse pärast töötlemist uuesti. Operatsioonijärgsel perioodil on falangi immobiliseerimine vajalik 3-4 nädala jooksul, et vältida selle traumat.
Kõõluste kahjustus.
Kõõluste rekonstrueerimise meetodi valiku tegemisel võetakse arvesse vigastuse hetkest möödunud aega, kõõluste kõõluste muutuste levimust, seisundit nahka operatsiooni kohas. Kõõluse õmblust näidatakse siis, kui kahjustatud kõõlust on võimalik ühendada otsast otsani, mis on operatsioonipiirkonna pehmete kudede normaalne seisund. Eraldatakse esmane kõõluseõmblus, mis tehakse 10-12 päeva jooksul pärast vigastust, kui haavapiirkonnas ja selle lõikes puuduvad infektsiooninähud, ning viivitatud õmblus, mis paigaldatakse 12 päeva kuni 6 nädala jooksul pärast vigastust ebasoodsamatel tingimustel. seisundid (rebenenud-muljutised haavad). Paljudel juhtudel on hilisemal perioodil õmblemine võimatu lihaste tagasitõmbumise ja märkimisväärse diastaasi ilmnemise tõttu kõõluse otste vahel. Kõik tüüpi kõõluste õmblused võib jagada kahte põhirühma - eemaldatavad ja keelekümblused (joonis 44).
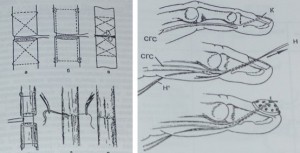
Joonis 44 Kõõluste õmbluste tüübid (a - Bunnell, b - Verdun, c - Cuneo) d - kehatüvesisene õmblus, e, f - adaptiivne õmblus. Õmbluse etapid kriitilises tsoonis.
Bunnell S. 1944. aastal välja pakutud eemaldatavaid õmblusi kasutatakse kõõluste kinnitamiseks luu külge ja piirkondades, kus varajane liikumine pole nii vajalik. Õmblusõmblus eemaldatakse pärast seda, kui kõõlus on kinnituspunktis kindlalt koe külge kinnitatud. Sukelõmblused jäävad koesse, kandes mehaanilist pinget. Mõnel juhul kasutatakse kõõluste otste täiuslikumaks joondamiseks täiendavaid õmblusi. Vanadel juhtudel, aga ka esmase defektiga, on näidustatud kõõluste plastika (tendoplastika). Kõõluse autotransplantaadi allikaks on kõõlused, mille eemaldamine ei põhjusta olulisi funktsionaalseid ja kosmeetilisi häireid, näiteks palmaris longus kõõlus, sõrmede pindmised painutajad, varvaste pikad sirutajad, tallalihased.
Sõrmede painutuskõõluste vigastused.
Anatoomia.
2-5 sõrme paindumine toimub kahe pika kõõluse tõttu - pindmine, mis on kinnitatud keskmise falanksi alusele ja sügav, kinnitatud distaalse falanksi aluse külge. 1 varba painutamine toimub 1 varba pika painutaja kõõlusega. Painutaja kõõlused paiknevad kitsastes komplekssetes osteofibroossetes kanalites, mis muudavad oma kuju olenevalt sõrme asendist (joon. 45)
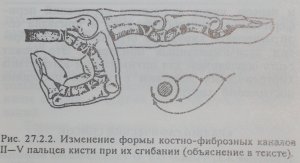
Joonis 45 Käe 2-5 sõrme osteofibroossete kanalite kuju muutmine nende painde ajal
Suurima hõõrdumise kohtades kanalite peopesa seina ja kõõluste pinna vahel on viimased ümbritsetud tupe moodustava sünoviaalmembraaniga. Sõrmede sügavad painutaja kõõlused on ussilaadsete lihaste kaudu ühendatud kõõluse sirutajaaparaadiga.
Diagnostika.
Fikseeritud keskmise falanksiga sõrme sügava painutaja kõõluse kahjustuse korral on küünte paindumine võimatu, mõlema kõõluse kombineeritud kahjustuse korral on võimatu ka keskmise falanksi paindumine.
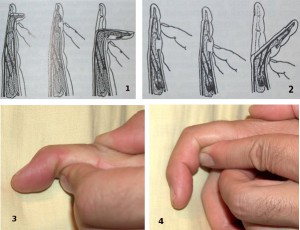
Riis. 46 Painutuskõõluste (1, 3 - sügavad, 2, 4 - mõlemad) kahjustuste diagnoosimine
Peamise falanksi paindumine on võimalik luudevaheliste ja vermiformsete lihaste kokkutõmbumise tõttu.
Ravi.
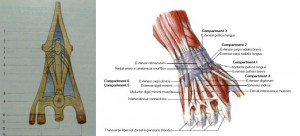
Käes on viis tsooni, mille sees anatoomilised tunnused mõjutavad primaarse kõõluseõmbluse tehnikat ja tulemusi.
Joonis 47 Harja tsoonid
Osteofibroosse kanali 1. tsoonis läbib ainult sügav painutaja kõõlus, mistõttu selle kahjustus on alati isoleeritud. Kõõlusel on väike liikumisulatus, keskmist otsa hoiab sageli mesotenon ja seda saab kergesti eemaldada ilma kahjustuse piirkonda oluliselt laiendamata. Kõik need tegurid määravad esmase kõõluste õmbluse paigutuse hea tulemuse. Kõige sagedamini kasutatav kõõluse transosseoosne eemaldatav õmblus. Võimalik on kasutada vee all olevaid liitekohti.
2. tsoonis ristuvad sõrmede pindmiste ja sügavate painutajate kõõlused, kõõlused on tihedalt üksteise kõrval ja neil on suur liikumisulatus. Kõõluste õmbluste tulemused on sageli ebarahuldavad libisevate pindade vahelise armide liitumise tõttu. Seda tsooni nimetatakse kriitiliseks või mittekellegiks.
Luu-kiuliste kanalite kitsuse tõttu ei ole mõlema kõõluse õmblus alati võimalik, mõnel juhul on vajalik pindmise sõrme painutaja kõõluse väljalõikamine ja õmblus ainult sügaval painutajakõõlusel. Enamasti väldib see sõrmede kontraktuure ega mõjuta oluliselt paindefunktsiooni.
3. tsoonis on külgnevate sõrmede painutaja kõõlused eraldatud neurovaskulaarsete kimpude ja vermiformsete lihastega. Seetõttu kaasneb selle piirkonna kõõluste kahjustusega sageli ka nende struktuuride kahjustus. Pärast kõõluste õmblust on vajalik digitaalne närviõmblus.
Tsoonis 4 paiknevad painutaja kõõlused karpaalkanalis koos keskmise närviga, mis paikneb pindmiselt. Selle piirkonna kõõluste vigastused on üsna haruldased ja on peaaegu alati seotud kahjustustega. keskmine närv... Operatsioon hõlmab dissektsiooni põiki side välja lõigatakse randmed, sõrmede sügavate paindekõõluste õmblus, pindmised paindekõõluste õmblused.
Kogu 5. tsooni ulatuses lõpevad sünoviaalsed ümbrised, kõrvuti asetsevate sõrmede kõõlused lähevad üksteisest tihedalt läbi ja kui käsi rusikasse suruda, liiguvad nad kokku. Seetõttu ei mõjuta kõõluste üksteisega sulandumine praktiliselt sõrmede painde mahtu. Kõõluste õmblustulemused selles piirkonnas on üldiselt head.
Postoperatiivne juhtimine.
Sõrm immobiliseeritakse selja kipsist lahase abil 3 nädalaks. Alates teisest nädalast pärast turse taandumist ja valusündroomi vähenemist haavas tehakse sõrme passiivne painutamine. Peale kipslaha eemaldamist algavad aktiivsed liigutused.
Sõrmede sirutajakõõluste vigastused.
Anatoomia.
Sirutajaaparaadi moodustumisel moodustavad sõrme ühise sirutajakõõluse ning luudevaheliste ja vermiformsete lihaste kõõlused, mis on ühendatud paljude külgmiste sidemetega, moodustades kõõluse-aponeurootilise venituse (joon. 48,49)
Joonis 48 Käe sirutajaaparaadi ehitus: 1 - kolmnurkne side, 2 - sirutajakõõluse kinnituskoht, 3 - külgmine sideme külgühendus, 4 - ketas keskmise liigese kohal, 5 - spiraalsed kiud, 5 - pika sirutajakõõluse keskmine kimp, 7 - külgmine pika sirutajakõõluse kimp, 8 - pika sirutajakõõluse kinnitus põhifalanksil, 9 - ketas põhiliigese kohal, 10 ja 12 - pikk sirutajakõõlus, 11 - vermiformsed lihased, 13 - luudevahelised lihased.
Riis. 49 Sõrmede ja käte sirutajad.
Tuleb meeles pidada, et nimetissõrmel ja väikesel sõrmel on lisaks tavalisele ka oma sirutajakõõlus. Sõrmede sirutajakõõluse keskmised kimbud kinnituvad keskmise falanksi aluse külge, seda lahti painutades ning külgmised kimbud on ühendatud käe väikeste lihaste kõõlustega, kinnituvad küüne falanksi alusele ja täidavad viimase pikendamise funktsiooni. Ekstensor-aponeuroos metakarpofalangeaalsete ja proksimaalsete interfalangeaalsete liigeste tasemel moodustab põlvekedraga sarnase fibrokõrelise ketta. Käe väikeste lihaste funktsioon sõltub peamise falanksi stabiliseerumisest sõrme sirutaja poolt. Kui põhifalang on painutatud, toimivad nad painutajatena ja painutamata koos sõrmede sirutajalihasega muutuvad nad distaalse ja keskmise falangi sirutajateks.
Seega saab sõrme täiuslikust sirutaja-painutusfunktsioonist rääkida ainult kõigi anatoomiliste struktuuride terviklikkuse korral. Sellise keeruka elementide omavahelise ühenduse olemasolu soodustab teatud määral sirutajaaparaadi osaliste vigastuste spontaanset paranemist. Lisaks takistab sõrme sirutajapinna külgmiste sidemete olemasolu vigastuse korral kõõluse kokkutõmbumist.
Diagnostika.
Iseloomulik asend, mille sõrm võtab sõltuvalt kahjustuse tasemest, võimaldab kiiret diagnoosimist (joonis 50).
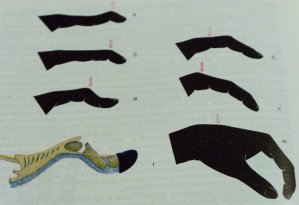
Joonis 50 Sirutajakõõluste kahjustuse diagnoos
ekstensorid distaalse falanksi tasemel, võtab sõrm distaalses interfalangeaalliigeses painutusasendi. Seda deformatsiooni nimetatakse vasara sõrmeks. Enamikul värskete kahjustuste juhtudel on konservatiivne ravi efektiivne. Selleks tuleb sõrm spetsiaalse lahase abil fikseerida distaalses interfalangeaalliigeses liigselt välja sirutatud asendis. Hüperekstensiooni suurus sõltub patsiendi liigeste liikuvuse tasemest ja ei tohiks põhjustada ebamugavust. Ülejäänud sõrme ja käe liigesed tuleb jätta vabaks. Immobilisatsiooniperiood on 6-8 nädalat. Kuid lahaste kasutamine nõuab pidevat sõrme asendi, lahase elementide seisundi jälgimist, aga ka patsiendi arusaamist tema ees olevast ülesandest, mistõttu mõnel juhul tuleb küünefalangi transartikulaarne fikseerimine traadiga. sama perioodi jooksul on võimalik. Kirurgiline ravi on näidustatud, kui kõõlus rebeneb sisestuskohast eemale koos olulise luufragmendiga. Sel juhul tehakse sirutajakõõluse transosseoosne õmblus koos luufragmendi fikseerimisega.
Kui sirutajakõõlused on kahjustatud keskmise falanxi tasemel, on samaaegselt kahjustatud kolmnurkne side ja külgmised kõõluste kimbud lahknevad palmi suunas. Seega ei paindu nad lahti, vaid painutavad keskmist falanki. Sel juhul nihutatakse peafalangi pea läbi sirutajaseadme pilu ettepoole, nagu silmusesse sisenev nupp. Sõrm võtab proksimaalses interfalangeaalliigeses painutatud asendi ja distaalses interfalangeaalliigeses üle sirutatud asendi. Seda deformatsiooni nimetatakse "boutonniere". Seda tüüpi vigastuste korral on see vajalik kirurgia- kahjustatud elementide õmblemine koos järgneva immobiliseerimisega 6-8 nädalat.
Vigastuste ravi peamise phalanxi, kämblaluu liigeste, kämblaluu ja randme tasandil on ainult kirurgiline – esmane kõõluseõmblus, millele järgneb käe immobiliseerimine randme ja kämblaluu liigeste sirutusasendis ning kerge painutus interfalangeaalsetes liigestes. 4-nädalane periood, millele järgneb liigutuste areng.
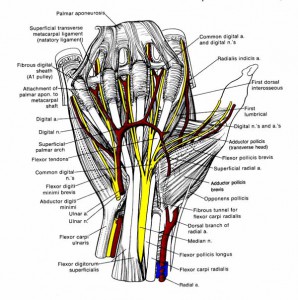
Käe närvide kahjustus.
Käe innervatsiooni tagavad kolm peamist närvi – keskmine, ulnar ja radiaalnärv. Enamikul juhtudel on käe peamiseks sensoorseks närviks keskmine ja peamiseks motoorseks närv on küünarluu, mis innerveerib väikese sõrme eminentsi lihaseid, luudevahelisi, 3 ja 4 vermiformi lihaseid ning pöidla lisalihaseid. Kesknärvi motoorsel harul, mis ulatub selle külgmisest nahaharust vahetult pärast karpaalkanalist väljumist, on suur kliiniline tähtsus. See haru innerveerib ühe sõrme lühikest painutajat, samuti paljude lühikesi röövimis- ja vastandlihaseid. käelihastel on topeltinnervatsioon, mis säilitab ühel või teisel määral nende lihaste funktsiooni, kui üks närvitüvedest on kahjustatud. Pinna haru radiaalne närv on kõige vähem oluline, pakkudes tundlikkust käe seljaosas. Kui tundlikkuse kaotuse tõttu on kahjustatud mõlemad digitaalsed närvid, ei saa patsient sõrmi kasutada, tekib nende atroofia.
Närvikahjustuse diagnoos tuleks teha enne operatsiooni, sest pärast anesteesiat pole see võimalik.
Käe närvide õmblus nõuab mikrokirurgiliste tehnikate ja piisava õmblusmaterjali kasutamist (6 \ 0-8 \ 0 niiti). Värske kahjustuse korral pehme ja luukoe, mille järel nad liiguvad närvi õmbluseni (joonis 51)
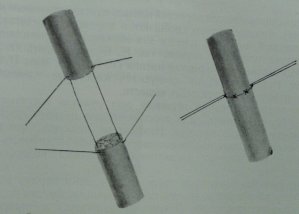
Joonis 51 Epineuraalnärvi õmblus
Jäse fikseeritakse asendisse, mis tagab õmblusliini kõige väiksema pinge 3-4 nädala jooksul.
Käe pehmete kudede defektid.
Käe normaalne toimimine on võimalik ainult selle naha terviklikkuse korral. Iga arm loob takistuse selle rakendamiseks. Nahk armi piirkonnas on vähenenud tundlikkusega ja kergesti kahjustatav. Seetõttu on käekirurgia üks olulisemaid ülesandeid ennetada armide teket. See saavutatakse esmase õmbluse nahale kandmisega. Kui primaarse õmbluse paigaldamine on naha defekti tõttu võimatu, on vajalik selle plastiline asendamine.
Pindmiste defektide korral esindavad haava põhja hästi varustatud kuded - nahaalune rasvkude, lihased või fastsia. Nendel juhtudel annab häid tulemusi verevarustuseta nahasiirikute siirdamine. Olenevalt defekti suurusest ja asukohast kasutatakse poolitatud või täispaksusega klappe. Klapi edukaks siirdamiseks vajalikud tingimused on: hea verevarustus haava põhjas, infektsiooni puudumine ja siiriku tihe kontakt vastuvõtuvoodiga, mis tagatakse survesideme pealepanemisega (joon. 52).
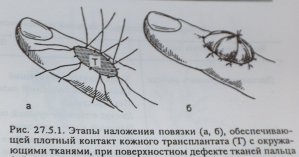
Joonis 52 Survesideme paigaldamise etapid
Side eemaldatakse 10 päevaks.
Erinevalt pindmistest defektidest on sügava haavapõhjaga suhteliselt madala verevarustusega kuded - kõõlused, luud, liigeste kapsel. Sel põhjusel on verevarustuseta klappide kasutamine sellistel juhtudel ebaefektiivne.
Kõige tavalisem kahjustus on küünefalangi kudede defektid. Nende sulgemiseks verega varustatud klappidega on palju meetodeid. Kui küünefalangi distaalne pool on lahti, on plastik efektiivne kolmnurksete libisevate klappidega, mis tekivad sõrme peopesale või külgpinnale (joon. 53).

Joon 53 Kolmnurkse libiseva klapiga plastiline kirurgia küünefalangi naha defekti korral
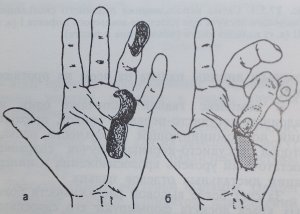
Joonis 54 Plastiline kirurgia peopesa sõrme libiseva klapiga
Naha kolmnurksed alad on varbaga ühendatud rasvkoest valmistatud jalaga. Kui pehmete kudede defekt on ulatuslikum, siis kasutatakse peopesa libisevat sõrmeklappi (joon. 54)
Küünte falanksi viljaliha defektide korral kasutatakse laialdaselt külgneva pikema sõrme ristklappe (joonis 55), samuti käe peopesa pinna naharasva klappi.
Joonis 55 Plastiline kirurgia, kasutades käe peopesa pinnalt naha- ja rasvaklappi.
Käekudede defekti kõige raskem tüüp tekib siis, kui nahk kooritakse sõrmedelt nagu kinnas. Sel juhul saab luustiku ja kõõluste aparaati täielikult säilitada. Vigastatud sõrme jaoks moodustatakse jalale torukujuline klapp (Filatovi terav vars), kogu käe skeletiseerimisel tehakse plastikust naha- ja rasvalappidega kõhu eesseinast (joon. 56).
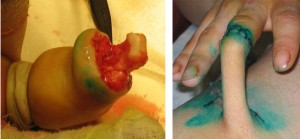
Joon 56 Filatovi "terava" varrega keskmise falanksi skalpeeritud haava plastika
Kõõluste kanalite stenoosid.
Kõõluste kanalite degeneratiivsete-põletikuliste haiguste patogenees pole täielikult mõistetav. Sagedamini haigestuvad naised vanuses 30–50 aastat. Staatilised ja dünaamilised harjade ülekoormused on soodustavad tegurid.
De Quervaini haigus
Mõjutatud on 1 osteofibroosne kanal ning pika röövija pöidlalihase ja selle lühikese sirutajakõõluse kõõlused.
Haigust iseloomustab valu stüloidprotsessis, valuliku tihenduse esinemine sellel, positiivne Finkelsteini sümptom: äge valu radiaalse luu stüloidprotsessi piirkonnas, mis tekib käe ulnaarröövis, 1 sõrmega eelnevalt painutatud ja fikseeritud (joon. 57)
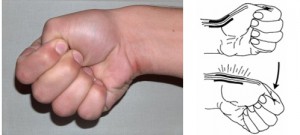
Joonis 57 Finkelsteini sümptom
Röntgenuuring võimaldab välistada muud randmeliigese haigused, samuti paljastada stüloidprotsessi tipu lokaalne osteoporoos ja pehmete kudede tihenemine selle kohal.
Ravi.
Konservatiivne ravi hõlmab steroidsete ravimite kohalikku manustamist ja immobiliseerimist.
Kirurgiline ravi on suunatud 1. kanali dekompressioonile selle katuse lahtilõikamise teel.
Pärast anesteesiat tehakse valulikule tükile naha sisselõige. Radiaalnärvi dorsaalne haru asub vahetult naha all ja seda tuleb ettevaatlikult tahapoole tõmmata. Pöidlaga passiivseid liigutusi tehes uuritakse 1 kanalit ja stenoosi kohta. Edasi piki sondi lõigatakse selja side ettevaatlikult lahti ja lõigatakse osaliselt välja. Pärast seda paljastatakse ja uuritakse kõõlused, veendudes, et miski ei segaks nende libisemist. Operatsioon lõpeb põhjaliku hemostaasi ja haava õmblemisega.
Rõngakujuliste sidemete stenoseeriv ligamentiit.
Sõrmede painutajate kõõluste ümbriste rõngakujulised sidemed moodustuvad kiulise membraani paksenemisel ja paiknevad proksimaalse ja keskmise falange diafüüsi tasemel, samuti metakarpofalangeaalsete liigeste kohal.
Siiani pole selge, mida see mõjutab peamiselt - rõngakujuline side või seda läbiv kõõlus. Igal juhul muutub kõõlusel raskeks rõngakujulisest sidemest läbi libiseda, mille tulemuseks on sõrme “plõks”.
Diagnostika pole keeruline. Patsiendid ise näitavad “lõksuvat sõrme”, rikkumise tasemel palpeeritakse valusat tihendit.
Kirurgiline ravi annab kiire ja hea efekti.
Lõige tehakse vastavalt reeglitele, mis on kirjeldatud lõigus “Juurdepääs pintslile”. Paljastub paksenenud rõngakujuline side. Viimane lõigatakse mööda soonega sondi lahti ja selle paksenenud osa lõigatakse välja. Sõrme paindumine ja sirutamine hindab kõõluse libisemisvabadust. Vanade protsesside puhul võib olla vajalik kõõluste ümbrise täiendav avamine.
Dupuytreni kontraktuur.
Dupuytreni kontraktuur (haigus) areneb peopesa aponeuroosi cicatricial degeneratsiooni tagajärjel koos tihedate nahaaluste nööride moodustumisega.
Enamasti haigestuvad eakad mehed (5% elanikkonnast).
Diagnostika reeglina raskusi ei tekita. Tavaliselt areneb haigus mitme aasta jooksul. Moodustuvad nöörid, mis on valutud, palpatsioonil tihedad ja piiravad sõrmede aktiivset ja passiivset sirutamist. Kõige sagedamini on kahjustatud 4. ja 5. sõrm ning sageli mõlemad käed. (joonis 58)
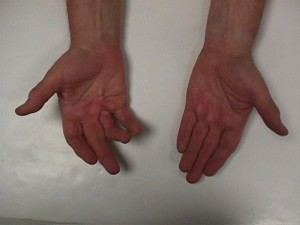
Joonis 58 Dupuytreni kontraktuur Parema käe 4 sõrme.
Etioloogia ja patogenees.
Pole täpselt teada. Peamised teooriad on traumaatilised, pärilikud. See on seotud palmi aponeuroosi veresoonte endoteelirakkude vohamise ja hapnikusisalduse vähenemisega, mis viib fibroplastiliste protsesside aktiveerumiseni.
Sageli koos Ledderhose'i tõvega (tallaaponeuroosiga seotud muutused) ja peenise fibroplastilise induratsiooniga (Peyronie tõbi).
Palmi aponeuroosi anatoomia.

1.m. palmaris brevis.2.m. palmaris longus.3.volar carpal ligament communis.4.volar carpal ligament proprius.5. Palmar aponeuroos.6. Palmaaraponeuroosi kõõlus.7. Ristsuunaline palmi side.8.tupe ja sidemed mm. painutavad lihased.9. kõõlus m. küünarluu painutaja karpi.10.
kõõlus m. flexor carpi radialis.
Palmi aponeuroosil on kolmnurga kuju, mille tipp on suunatud proksimaalselt, sellesse on kootud pika palmilihase kõõlus. Kolmnurga põhi jaguneb igale sõrmele minevateks kimpudeks, mis ristuvad põikkimpudega. Palmaaraponeuroos on tihedalt seotud käe luustikuga, see on nahast eraldatud õhukese nahaaluse rasvkoe kihiga.
Klassifikatsioon.
Sõltuvalt kliiniliste ilmingute tõsidusest eristatakse Dupuytreni kontraktuuri 4 kraadi:
1. aste - iseloomustab nahaaluse paksenemise olemasolu, mis ei piira sõrmede pikendamist. Sel määral peavad patsiendid seda tükki tavaliselt ekslikult "namiiniks" ja pöörduvad harva arsti poole.
2. aste. Sellel astmel on sõrme pikendus piiratud 30 0-ni
3 kraadi. Laienduse piirang vahemikus 30 0 kuni 90 0.
4 kraadi. Pikenduse puudujääk ületab 90 0.
Ravi.
Konservatiivne ravi on ebaefektiivne ja seda võib soovitada ainult esimesel astmel ja operatsioonieelse ettevalmistuse etapina.
Peamine Dupuytreni kontraktuuri ravimeetod on operatiivne.
Pakutud suur hulk selle haiguse operatsioonid. Järgmised on esmatähtsad:
Aponeurektoomia- armiga muutunud palmi aponeuroosi ekstsisioon. See on valmistatud mitmest ristlõikest, mis on tehtud vastavalt reeglitele, mis on kirjeldatud jaotises “Lõiged pintslil”. Muutunud palmi aponeuroosi kiud eraldatakse ja lõigatakse subkutaanselt välja. Sel juhul võivad tavalised digitaalsed närvid kahjustuda, mistõttu tuleb seda etappi läbi viia äärmise ettevaatusega. Aponeuroosi väljalõikamisel eemaldatakse sõrm järk-järgult paindeasendist. Nahk õmmeldakse pingevabalt ja hematoomi tekke vältimiseks kantakse surveside. Mõni päev pärast operatsiooni viiakse sõrmed dünaamiliste lahaste abil sirutusasendisse.
Töös püstitatud ülesannete lahendamiseks kasutasime anamnestilist, kliinilist, laboratoorset, ...
Töös püstitatud ülesannete lahendamiseks kasutasime anamnestilisi, kliinilisi, laboratoorseid, funktsionaalseid ja radioloogilisi uurimismeetodeid.
Valu, turse ja sõrmede funktsiooni piiratus. Nihke korral on deformatsioon märgatav. Nihutamata luumurdude korral võivad kahjustuse märgid mahtuda nikastuste või verevalumite mustrisse. Seetõttu on röntgenuuring kohustuslik ka luumurru kahtluse korral.
Falange luumurdude diagnoosimine ei tekita suuri raskusi. Esiteks iseloomustab neid luumurde traumamehhanism. Teiseks, kuna falangi tagumine külg on vaatamata tursele kaetud õhukese pehmete kudede kihiga, on phalanxi deformatsioon selgelt nähtav. Mõned raskused tekivad nihkumata luumurdude, pragude ja liigesesiseste luumurdude äratundmisel. Kuid sellistel juhtudel võimaldab vigastuse mehhanism kahtlustada käe vigastust.
Falange luumurdude korral täheldatakse tavapäraseid luumurdude tunnuseid: turse ja hemorraagia luumurru piirkonnas, deformatsioonide esinemine, valu luumurru palpeerimisel ja vigastatud sõrme talitlushäired. Kõik need märgid on olemas, kui killud on nihkunud. Tõsine deformatsioon puudub ilma nihketa luumurdude (joonis 6, 7), pragude ja liigesesiseste vigastuste korral.
Riis. 6. Sõrme keskmise falanksi intraartikulaarne murd.


Riis. 7 Teise sõrme põhifalangi murd (a) ja kaksikmurd (b).
Peamise phalanxi põikmurdude korral täheldatakse fragmentide iseloomulikku nihkumist selja poole avatud nurga all, peamiselt traumaatilise jõu suuna, samuti tsöliaakia ja luudevaheliste lihaste tõmbejõu tõttu. Proksimaalne fragment nihkub peopesa poole ja distaalne fragment taha, mille tulemuseks on selja suhtes avatud nurk.
Keskmise falanksi fragmentide nihkumise olemus sõltub phalanxi murru tasemest ja murdejoone asukohast pindmise sõrme painutaja kõõluste kinnituspunkti suhtes. Kui see phalanx murdub kõõluste jalgade kinnituskohast distaalselt, nihkub proksimaalne fragment veojõu toimel volaarsele küljele ja fragmentide vahele moodustub nurk, mis on avatud seljale. Kõõluse jalgade kinnituskohale proksimaalse luumurru korral kaldub distaalne fragment peopesa suunas, moodustades volaarse külje suhtes avatud nurga.
Fragmendi nihkumine avulsioonmurdudega küüne falanksi seljaosal on püsiv ja iseloomulik. Need luumurrud tekivad kaudse vigastuse korral – küünefalangi järsu äkilise paindumise korral (lööb küünefalangi vastu kindlat maad, kukkub kergelt kõverdatud sõrmele, lööb võrkpalliga sõrme otsa jne). Seda tüüpi vigastuste korral on küünte phalanxi sirutajakõõluse üsna tugev kõõlus pinges, mis viib luutüki eraldumiseni küüne falanxi seljaosast. Tavaliselt on see tükk küünte falanksi alusest. Selle eraldamisega küünte falanks ripub ja patsient ei saa seda aktiivselt sirgendada. Röntgenikiirgus kahes projektsioonis võimaldab teil selgitada fragmentide nihkumise olemasolu ja olemust
3. Ravi
Falangeaalmurdude ravi taandub nihkunud fragmentide võrdlemisele, nende fikseerimisele konsolideerimiseks vajaliku aja jooksul ja sellele järgnevale funktsiooni taastamisele. Kõik need ravietapid on olulised, ühe neist tähelepanuta jätmine võib põhjustada tõsiseid tagajärgi.
Enne sõrmede falangide luumurdude ravimeetodi väljatöötamist tuleks meelde tuletada mõningaid nende anatoomilisi tunnuseid. Külgmised sidemed, mis tugevdavad interfalangeaalset liigest, paiknevad falangeaalpeade suhtes mõnevõrra ekstsentriliselt. Tänu sellele on sirgendatud sõrmega pingevabas olekus, painutatud sõrmega pingul. Falange murruga vigastatakse mitte ainult luu, vaid ka ümbritsevaid pehmeid kudesid (kõõluste ümbris, fastsia), hemorraagia tekib liigesekapslis, külgmistes sidemetes ja kõõluste ümbriste seintes. Kui sõrm jäetakse pikemaks ajaks funktsiooniks ebasoodsasse asendisse, siis pehmete kudede armistumise tõttu võib hilisem funktsiooni taastamine osutuda keeruliseks. Näiteks kui jätate sõrme pikaks ajaks painutamata, siis interfalangeaalsete liigeste külgmised sidemed kortsuvad ega lase sõrmel pärast fragmentide liitmist painutada. Esimene tingimus falangeaalmurdude ravis: sõrmele tuleb anda funktsionaalselt soodne asend, teine: fikseeritakse ainult vigastatud sõrm, ülejäänu peab jääma vabaks ja lõpuks kolmas tingimus: fikseerimine peab olema lühiajaline. , kuna koos fragmentide konsolideerumisega võib tupe tekkida luu ja kahjustatud kõõluse sulandumine, mis raskendab ka kahjustatud sõrme liikumise taastamist.
Fragmente tuleb võrrelda anesteesia all. Pehmed koed liibuvad tihedalt ümber luu. Novokaiini kasutuselevõtt tekitab niigi pinges kudedes veelgi pingeid, mis ei ole alati ohutu, seetõttu on Oberst-Lukashevichi järgi kõige parem kasutada juhtivuse anesteesiat. Vigastatud sõrme mõlemale küljele süstitakse sõrmedevahelisse ruumi 10 ml 1% novokaiini lahust. Samal ajal saavutatakse vigastatud sõrme piisav anesteesia, mis võimaldab fragmentide valutut reprodutseerimist.
Polikliiniku või traumapunkti igas traumatoas peaks olema sõrmede jaoks mõeldud traatlahaste komplekt (joonis 8).
Joonis 8 Traadilahased falangeaalmurdude raviks.
Enne reduktsiooniga jätkamist tuleks rehv ette valmistada, katta see oma kuju järgi lõigatud õhukese papi ribaga, panna rehvile õhuke kiht vati ja mässida sidemega. Pärast konstruktsiooni sel viisil ettevalmistamist kantakse küünarvarre keskmisest kolmandikust ümmargune kipsplaaster kämblaliigese liigestele ja lahas asetatakse nii, et see paikneb vigastatud sõrme peopesa pinnal. Krohvimisel tuleb lahas paigaldada nii, et selle vaba ots ulatuks 1-2 cm sõrmeotsast kõrgemale.Pärast selliselt sõrme asetamist tugevdage seda mitme ringi kleepuva krohviga, alustades vahetult küüne alt. Seejärel minnakse röntgenikabinetti, kus kontrolli all painutatakse lahas murrukoha kohale. Sel juhul tõmbab sidemega sõrm painutust järgides murtud falanksi ja killud paigaldatakse õige asend... Tuleb olla ettevaatlik, et vältida ülekorrigeerimist. Kui lahas on painutatud, võtab sõrm funktsiooni jaoks soodsalt poolpainutatud asendi (joon. 9).

Joonis 9 Sõrme kinnitamine kipslahasele kinnitatud traatlahasele
Tuleb veel kord rõhutada, et fragmentide täpne joondamine on funktsiooni taastamiseks ülioluline. Seega võrreldakse fragmente, kui need on nihutatud tahapoole avatud nurga all.
Nurga nihutamisel avatud peopesa poole, mis tekib keskmise falanksi murruga, pärast lahast kipsis on see painutatud nii, et sellele asetatud sõrm võtab poolkõverdatud asendi. Seejärel, röntgeniruumis, killud moodustatud nurga tipule vajutades, asetatakse killud ümber. Pärast kildude õige asendi kontrollimist kinnitatakse sõrm lahasele mitme ringiga kleepuva krohviga.
Peamise phalanxi luumurdude korral nihutamisega kohaliku tuimestuse all viiakse fragmentide suletud kõrvutamine läbi piki telge venitades, nihutatud fragmendile avaldades survet peopesa pinnalt ja painutades põhifalangi täisnurga alla. Sõrme immobiliseerimine viiakse läbi kipsi või metalllahasega ülaltoodud asendis 3-4 nädala jooksul. Töövõime taastub 5-6 nädala pärast.
Kui fragmente ei olnud võimalik suletud marsruudil sobitada, kasutavad nad avatud redutseerimist ja traadiga osteosünteesi. Seljaosa saab juhtida transartikulaarselt ja jätta nahale. Väline immobilisatsioon viiakse läbi kipsi või metallist lahasega 4 nädala jooksul. Nõel eemaldatakse samal ajal. Töövõime taastub pärast 5-6 jääd.
Peafalangi lahtiste murdude korral tuleb kirurgilise ravi operatsioon lõpetada fragmentide ümberpaigutamise ja osteosünteesiga.
Keskmise falanksi luumurdude korral ravi viiakse läbi nagu peamise phalanxi murru korral. Tuleb meeles pidada, et nihke olemus sõltub luumurru tasemest sõrme pindmise painutaja kinnituskoha suhtes. Kui murru tasapind kulgeb kõõluse kinnituskohast distaalselt, siis kaldub tsentraalne fragment peopesa poole ja fragmentide vahele tekib tahapoole avatud nurk. Seetõttu, kui sõrm on I interfalangeaalses liigeses immobiliseeritud, seatakse paindumine 45 ° nurga alla ja küünefalang painutatakse täisnurga all. Kui murru tasapind kulgeb sõrme pindmise painutaja kinnituspunktist proksimaalselt, siis sirutajakõõluse mõjul paiknev keskfragment on sirutusasendis ning distaalne fragment on painutatud ja moodustub nurk, mis avatud palmiküljele. Immobiliseerimine pärast sellise luumurru ümberpaigutamist viiakse läbi väikese paindumisega (20 °) interfalangeaalsetes liigestes. Keskmise falanksi luumurdude immobiliseerimise kestus on 3 nädalat. Töövõime taastub 4-5 nädala pärast. Fragmentide kirurgiline stabiliseerimine keskmise falanksi kahjustuse korral viiakse läbi suletud redutseerimise ebaõnnestumise korral, samuti avatud luumurdude korral.
Küünte falanksi murdudega sõrm immobiliseeritakse kleepuva plaastriga või asetatakse sõrmele ümmargune kips falangide keskmises füsioloogilises asendis. Kips võimaldab alustada tööd varakult – enne immobiliseerimise lõppu. Immobilisatsiooni kestus on 10-15 päeva. Töövõime taastub 3 nädala pärast.
Falangide intraartikulaarsed murrud on ennustatavalt tõsised vigastused. Ilma nihketa luumurdude korral viiakse immobiliseerimine läbi funktsionaalselt mugavas asendis 2 nädala jooksul, millele järgneb ravivõimlemine.
Äärekildude nihkumisega murdude korral ümberpaigutamine toimub liigesekapsli pingega ja kui võrdlus ebaõnnestub, tehakse viimane avalikult. Immobilisatsiooni kestus on 15-20 päeva. Terapeutiliste harjutustega võib alustada 3 nädala pärast, pöörates erilist tähelepanu liikumistele külgnevates liigestes immobilisatsiooni perioodil. Mitmekillustunud intraartikulaarsete luumurdude korral, millega kaasneb liigesepindade kongruentsuse rikkumine, tuleb immobiliseerimine läbi viia phalanxi keskmises füsioloogilises asendis, kuna sellise murru tagajärjeks võib olla anküloos või jäikus liigestes. liigend.
Aktiivseid liigutusi tervete sõrmedega tuleb teha esimestest päevadest peale vigastust. Need aitavad parandada käte vereringet ja vähendada turset. Patsienti tuleb teavitada tervete sõrmedega aktiivsete liigutuste tähtsusest.
Füsioteraapia ruumis peaks olema komplekt seadmeid funktsiooni taastamiseks. Parim viis vigastatud sõrmede funktsiooni taastamiseks on aga aktiivsed liigutused, mida patsient teeb kogu päeva.
Falange luumurdude korral ilma fragmentide nihkumiseta Samuti tuleks need kinnitada traatlahasega vigastatud sõrme funktsionaalselt soodsasse asendisse 10-12 päevaks. Töövõime taastub 2-3 nädala pärast.
Ülalkirjeldatud meetod käe sõrmede falange luumurdude raviks võimaldab enamikul juhtudel võrrelda ja fikseerida fragmente hea sulandumise jaoks vajaliku perioodi jooksul. Siiski on juhtumeid, kui killud on halvasti sobitatud ja kipuvad uuesti nihkuma, eriti kaldus murdude korral. Sellistel juhtudel on näidustatud kirurgiline sekkumine ja fragmentide fikseerimine traadi intraosseaalse sisseviimisega.
Kasutada tuleb teist tüüpi kinnitust kui küüne falanksi tagumisest küljest rebitakse ära luutükk ... Sõrmele kantakse ringikujuline kips. Et see sõrmest ära ei libiseks, kinnitatakse see käele mitme ringiga kipssidemega. Seejärel, kuni krohv on kõvenenud, toetub kipsisõrme küünefalang lauale, tekitades selle ülevenituse. Selle vigastuse korral ei liigu eraldunud luutükk kaugele, seetõttu läheneb küüne falanks ülevenitamisel sellele. Sõrm on ülepingutatud asendis 3-4 nädalat. Pärast sideme eemaldamist taastub sõrme funktsioon kiiresti.
Krooniliste luumurdude korral , samuti juhtudel, kui fragment ei sobi küüne falanksiga või liigeses kahjustatuna põhjustab valu, on näidustatud killu kirurgiline eemaldamine ning rebenenud sirutajakõõluse ja kapsli õmblemine.
Väga sageli moodustub küünte falanxi luumurdudega subunguaalne hematoom, mis ei põhjusta vähem valu kui luumurd. Sellistel juhtudel tuleks enne fikseeriva lahase paigaldamist teha jalga auk ja eemaldada hematoom.
|
Põhjused: peamiselt - käte ja sõrmede lõikehaavad. Märgid: tüüpiline haava lokaliseerimine ja suutmatus sõrme aktiivselt painutada. Sõrme sügava painutaja kahjustuse kindlakstegemiseks on vaja fikseerida keskmine falanks: küünte falanksi aktiivse painde puudumine näitab sügava painutaja kõõluse kahjustust. Fikseeritud proksimaalse falanksiga mõlema painutaja kahjustuse korral puudub mõlemas interfalangeaalliigeses aktiivne painutamine (joonis 86). Nende meetoditega uurimine tuleb läbi viia ettevaatlikult, kuna katse lihaseid jõuliselt kokku tõmmata võib kaasa aidata olulise diastaasi tekkele kahjustatud kõõluse otste vahel. Ravi... Kui kahtlustatakse paindekõõluste kahjustust, paigutatakse patsiendid haiglasse spetsialiseeritud osakonda. Kõõluste otsad õmmeldakse spetsiaalsete õmblustega, kasutades mikrokirurgilisi tehnikaid (joonis 87). Esmane sidemega tuleb rakendada nii, et kõik sõrmed on painutatud. Pärast operatsiooni on käsi immobiliseeritud 6 nädalaks. Taastusravi - 2 nädalat Töövõime taastub 1"/ 2-2 kuu pärast. Painutuskõõluste kahjustusega küünarvarre tasemel kaasneb sageli närvitüvede (keskmine ja ulnaarnärv) kahjustus. Kui kõõlused on kahjustatud peopesa ja sõrmede tasemel, võivad tekkida ühised või oma digitaalsed närvid. Seetõttu on tundlikkuse uuring kohustuslik. Operatsiooni võib teha luusisese või üldnarkoosis, olenevalt eelseisvast sekkumise mahust. Operatsiooni peaks tegema käekirurgia kogemusega kirurg. Seetõttu on mõnel juhul soovitatav operatsioon edasi lükata, tehes ainult haava esmase kirurgilise ravi.
|
|
|
5. Sõrmede sirutajakõõluste kahjustus |
|
|
Põhjused: lõike- ja muud haavad sõrmede ja käe seljaosal, harvem - nahaaluse kõõluse rebendid, otsesest löögist. Märgid: Haava olemasolu käe või käsivarre seljaosas, sõrm on painutatud asendis, falange aktiivne pikendamine on võimatu. Sirutajakõõluste rebend proksimaalse interfalangeaali tasemel liigend viib iseloomuliku deformatsiooni tekkeni (joonis 84): küünte phalanx on sirutusasendis ja keskmine - paindeasendis (S-kujuline kontraktuur).
Ravi. Esmaabi vigastuste korral - asetada haavale surveaseptiline (puhas) side, immobiliseerida küünarvars ja käsi vineerlahasega, saata kiirabi. Kohaliku või lokaalanesteesia all tehakse kahjustatud kõõlusele esmane kirurgiline eemaldamine ja esmane õmblus. Immobiliseerimine palmi kipsiga - 6 nädalat, taastusravi - 3-4 nädalat. Töövõime taastub 1 "/ 2-2 kuu pärast. Saastunud ja ulatuslike muljutud-rebitud haavade korral on parem hoiduda kõõluste esmasest õmblusest ja lükata nende taastumine 2-3 nädalat edasi. S-kujulise kontraktuuriga tehakse immobiliseerimine spetsiaalsete lahastega (joonis 85) kõõluste liitmiseks optimaalses asendis 4-6 nädala jooksul. Saab rakendada tihvtidega fikseerimist. Taastusravi - 3-4 nädalat. Töövõime taastub 1 "/ 2-2 kuu pärast. Kirurgiline ravi on näidustatud kõõluse rebenemisel küünefalangist luufragmendiga, krooniliste vigastustega. Pärast operatsiooni immobiliseerimise ja töövõime taastamise tähtajad. töö on sama, mis konservatiivse ravi korral. |
||
|
6. Käe sõrmede liigeste sidemete kahjustus |
||
|
Põhjused. Külgsidemete kahjustus tekib sõrme järsu kõrvalekalde tagajärjel liigese tasemel (löök, kukkumine, "katkendamine"). Sagedamini on sidemed osaliselt rebenenud, täielik rebend põhjustab liigese ebastabiilsust. Kahjustatud on peamiselt proksimaalsete interfalangeaalliigeste ja I metakarpofalangeaalliigeste sidemed. Märgid: valulikkus ja turse liiges, liikumispiirang, külgmine liikuvus. Täpsustage diagnoosi punktpalpatsiooniga kellukesekujulise sondiga või tiku otsaga. Luu fragmendi eraldumise välistamiseks on vaja teha radiograafia kahes projektsioonis. Esimese sõrme metakarpofalangeaalliigese ulnar lateraalse sideme rebendiga võib turse olla ebaoluline. Iseloomustab valulikkus koos sõrme kiirgusrööviga, haardetugevuse vähenemine. Sideme kahjustus võib olla möödas või tuleb peafalangi külge kinnituskohast lahti. Ravi. Lokaalne jahutamine, sõrme immobiliseerimine painutatud asendis vati-marli rullil. Simuleeritud kipsi pealekandmine sõrme peopesale küünarvarre keskmisele kolmandikule. Liiges paindumine 150° nurga all. UHF-ravi on ette nähtud dekongestantina. Immobilisatsiooni tähtaeg on 10-14 päeva, seejärel kerged termilised protseduurid ja harjutusravi. Esimese sõrme immobiliseerimine viiakse läbi kerge painde ja küünarnuki aduktsiooni asendis 3-4 nädala jooksul. Sideme täieliku rebenemise või eraldumise nähtustega näidatakse seda varakult kirurgiline ravi(õmblus, plastik) spetsialiseeritud raviasutuses. Pärast operatsiooni - immobiliseerimine kipsiga ka 3-4 nädalat. Taastusravi - 2-3 nädalat. Töövõime taastub 1-1,5 kuu pärast. |
31,2% käeluude kinnistest luumurdudest moodustavad liigesesisesed kinnised varba- ja kämblamurrud, luumurrud distaalsed falangid- 18,2%, keskmine - 37,5%, proksimaalne - 21,4%, kämblaluud - 13,3%, seesamoidsed luud - 0,6%, randmeluud - 9%.
Intraartikulaarsed luumurrud distaalsetes interfalangeaalsetes liigestes
Kõige iseloomulikum ja sagedasem luumurru tüüp on aluse seljaserva rebend sõrme sirutajalihase kinnituskohas. Tulemuse jaoks on olulised luufragmendi suurus ja nihke aste (joonis 112).
Riis. 112. Distaalse falanksi dorsaalse serva irdumise variandid.
a - I-II astme eraldamine - luumurdude paranemine koos "noka" moodustumisega; b - III-IV astme eraldamine - paranemine koos liigendpindade deformatsiooniga.
Eristame nelja kahjustusastet (E. V. Usoltseva, 1939).
Esimene aste: väike luu fragment, liigespind ei ole kahjustatud. Nihkumine ja deformatsioon on tühised; distaalne falanks on interfalangeaalses liigeses kergelt painutatud ja ei ulatu aktiivselt välja.
Teine aste: suur luufragment - kolmandik distaalse falanksi liigesepinnast on sellega nihkunud ja selja deformatsioon on selge. Distaalne falanks on interfalangeaalses liigeses nüri nurga all painutatud ja ei paindu aktiivselt lahti.
Distaalse dorsaalse serva intraartikulaarsete luumurdude ravi falanksid I-I I kraad on järgmine. Kui distaalse falanksi liigespind on endiselt säilinud, tehakse anesteesia 1% novokaiini lahusega - 5 ml sõrme põhjas (anesteesia murru piirkonnas on ekslik, kuna see raskendab fragmentide sobitamist ja tugevdamist) . Sõrm asetatakse distaalsesse interfalangeaalliigesesse hüperekstensiooniasendisse, painutades samal ajal proksimaalses interfalangeaalliigeses täisnurga all. Nüüd on kombeks seda positsiooni nimetada kirjanikuks. Killud viiakse kokku pöidlaga vajutades ning selles asendis kinnitatakse sõrm plaastri, liimi või lahasidemega.
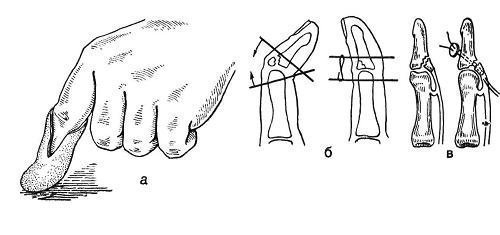
Riis. 113. Distaalse interfalangeaalliigese fikseerimine, kasutades: kipsi (a), traati (b) ja õmblust (c).
Need luumurrud tekivad sagedamini noores eas, kui liigesed on veel elastsed ega kaldu jäigastuma. Patsiendid taluvad sidet rahulikult ja ravi lõppeb paranemisega. Fikseerimine kestab vähemalt 3-4 nädalat. Kui killud on selle aja jooksul kokku kasvanud, siis edasist ravi pole vaja, funktsioon taastub järk-järgult sünnituse käigus. Side mõnikord kulub ja seda tuleb 2-3 korda vahetada.
Kolmas aste: distaalse falanksi liigesepinnast on pool või enam rebend koos sirutajakõõlusega. Liigespind on katki; lahtirebitud kild puruneb, tõmmatakse taha. Distaalses interfalangeaalses liigeses on aktiivne pikendamine võimatu, esineb hemartroos.
Neljas aste on avulsioonmurd, kui distaalse falanksi alus on metafüüsijoone tasemel täielikult eraldatud luu võllist. Fragmentide nihkumine ulatub mõnikord poole falanxi läbimõõduni: hemartroos, sõrm on deformeerunud, aktiivsed liigutused distaalses liigeses on võimatud.
III ja IV astme luumurdude korral tehakse anesteesia sõrme põhjas, liigese punktsioon; fragmente võrreldakse sõrme venitamise, vajutamise, pööramise ja hüperekstensiooniga. Sõrm seatakse kirjutusasendisse, fikseeritakse ja tehakse kontrollradiograafia. Kui fragmentide vähendamine või kinnihoidmine ebaõnnestus, tehakse transosseoosne osteosüntees niidi, ühe või kahe nõela või mõne muu meetodiga (joonis 113). See tagab sidemest vaba sõrmedega täieliku liikumise võimaluse. Kui killud olid hästi joondatud ja neid hoiti õiges asendis 3-4 nädalat, siis moodustub kallus, siis pärast sideme eemaldamist ja kompleksset ravi kaasab ohver järk-järgult tööprotsessi sõrme.
Lisaks näidatutele esineb endiselt distaalsete falangide radiaal- ja ulnaarservade avulsioonmurde, mis vastavad külgsidemete kinnitusele. Mõnikord on need rebendid kombineeritud falanxi seljaserva murruga. Palju harvemini tekivad sõrmede sügavate paindekõõluste kinnituskohas phalanxi peopesa serva luumurrud.
Lisaks küünefalangi kahjustusele täheldatakse ka distaalses interfalangeaalliigeses keskmise falangi luumurde.
Enamasti näeb luumurd välja nagu väikeste kildude rebend tagatissidemete kinnituskohas. Fragmentide nihkumine on mõnikord märkimisväärne ja sõrm kaldub küljele, nagu nihestuse korral.
Proksimaalse interfalangeaalliigese intraartikulaarsetest murdudest esineb sagedamini külgpindade või keskmise falanksi dorsaalse serva avulsioonmurde, harvem proksimaalse falanksi peamurdu.

Riis. 114. Pöidla proksimaalse falanksi külgserva liigesesisene kinnine avulsioonmurd.
Suur tähtsus samal ajal säilib piisav ühendus fragmendi ja luuümbrise ning fotorentgeense jäljendi (frontaal- ja külgprojektsioon) vahel aasta pärast vigastust: fragment lamab vabalt, 180° pööratuna, peale on tekkinud sulgurplaat. proksimaalne falang eralduskohas. Villous sünoviit - valu, sõrmefunktsiooni piiramine. Artrotoomia, fragmendi eemaldamine, taastumine.
Käeliigese liigeste intraartikulaarsete murdude hulgas moodustavad esimese sõrme vigastused ligikaudu kolmandiku luumurdudest. Iseloomulikud proksimaalse phalanxi aluse külgmise serva ja harvem mediaalse falanksi avulsioonimurrud. Külgmiste või mediaalsete servade ärarebimisel täheldatakse väikseid fragmente, mis säilitavad ühenduse luuümbrisega, kuid mõnikord nihkuvad need ümber telje 90–180 ° (joonis 114).
II-III-IV ja V sõrmede proksimaalsete falange liigesepindade rebendid on palju vähem levinud kui I. Fragmentide kuju ja nihkumine on sarnane kirjeldatuga.
Kämblapea intraartikulaarsed murrud on vähem levinud ja on avulsiooni või killustumise tüüpi. Sõrmede falangide intraartikulaarsete luumurdude tuvastamine ilma radiograafiata on väga keeruline, kuna sõrmede diafüüsi spiraalsed murrud on sageli liigesesisesed (joonis 115).
Kogemuste omandamisel pööravad kirurgid falangide intraartikulaarsete murdude äratundmisel tähelepanu peentele tunnustele, vigastuse asjaoludele. Liigesesisesed avulsioonimurrud tekivad sageli fikseeritud sõrmega liigsel liigutamisel. Vigastuse hetkel kogetud äge valu taandub peagi ja mõnikord jätkab kannatanu mõnda aega tööd. Valu suureneb uuesti, kuna liigesesse ja ümbritsevatesse kudedesse koguneb veri ning närvilõpmed on ärritunud. Liigese turse ja hemartroos arenevad aeglasemalt kui verevalumite ja nikastuste korral ning kestavad kaua.
Pintsettide või sondiga palpeerimisel leitakse sidemete, kapsli ja liigendpindade kinnituspiirkonnas lokaalne valulikkus. Liikumisi uurides avastab kirurg funktsiooni piiratuse vedrulise liikumatuse puudumisel, mis on iseloomulik nihestusele.

Riis. 115. Proksimaalse phalanxi diafüüsi murd, mis tungib metakarpofalangeaalliigesesse (otsesed ja külgmised pildid).
Murdude korral keskmise ja proksimaalse phalanxi või kämblaluu külgmiste väljaulatuvate osade piirkonnas on vaja fragmente kohe võrrelda, kuna pea liigendpinna deformatsiooniga kaasneb oluline kõrvalekalle sõrm ja püsiv funktsiooni piiratus. Seetõttu tuleb juhtudel, kui fragmenti ei ole võimalik seada ega hoida, püüda seda saavutada instrumentide abil või operatiivselt. Mitu korda õnnestus meil tuvastada proksimaalse phalanxi nihkunud fragment perkutaanselt, kasutades täppi.
Käe intraartikulaarsete luumurdude ravi esmane ülesanne on valu leevendamine ja vere eemaldamine liigesest punktsiooniga; pärast seda võrreldakse fragmente. Intraartikulaarsete avulsioonide marginaalsete luumurdude korral, kui fragment on väike, nihkunud ja seda ei saa võrrelda, on ravi tulemusel järgmised võimalused: fragment kasvab ja liigesepinna kontuurid taastuvad järk-järgult; fragment kasvab ja liigesepind deformeerub; fragment ei kasva ja muutub võõrkehaks. Sel juhul täheldatakse aeg-ajalt liigese blokeerimist fragmendi rikkumise tõttu.
Sageli jääb liigesesisese murruga fragmentide võrdlemine konservatiivsete meetoditega puudulik ning luumurrud paranevad deformatsiooni ja liigese funktsiooni piiramisega. Praegu kasutavad paljud kirurgid pärast redutseerimist libiseva fragmendi olemasolul luufragmendi perkutaanset fikseerimist Kirschneri traadi või süstlanõelaga. Ümber telje pööratud suuremate fragmentidega, mida ei saa võrrelda, näidatakse kahjustatud kapsli või sideme vahelepanemise ajal normaalsete suhete taastamist operatsiooniga.
Liigespinnast olulise osa moodustava fragmendi eemaldamine toob paratamatult kaasa sõrme külgsuunalise kõrvalekalde, millele järgneb artroos ja funktsiooni piiramine. Seetõttu kasutab enamik kirurge osteosünteesi, kasutades metallniite, nõelu, homografte.
Käe suletud luumurdude operatsioon ei ole kiireloomuline operatsioon.
Patsient ja kirurg peaksid selleks olema valmis, seda tehakse plaanilise operatsioonina. Juurdepääs valitakse sõltuvalt murru asukohast ja fragmendi nihkest, enamasti on see L-kujuline sisselõige tagaküljel, piki falanksi radiaalset või ulnaarserva. Pärast liigese avamist võrreldakse ja fikseeritakse fragment, taastatakse liigesekapsel ja sidemete aparaat. Rebenenud külgsidemele kantakse 1-2 õmblust, liigesekapsel õmmeldakse õhukese ketgutiga ja nahk nailonniidiga.
Intraartikulaarsete luumurdude korral, kui fragment on piisava suurusega, võib selle õmmelda falanksi periosti külge. Selleks tehakse täpiga metafüüsi ja fragmenti löök ning fikseeritakse niidi või peenikese traadiga õiged vahekorrad. Õmblusmaterjali otsad võib kasta pehmesse koesse või välja tuua, tugevdada nööbiga ja seejärel eemaldada pärast luumurru paranemist. Praegusel ajal ei ole põhjust keelduda ühel või teisel viisil töödeldud metallist, plastist ja luust valmistatud fiksaatoritest. Kui kirurg tugineb kinnitustihvti resorptsioonile, on viimane kaetud pehmete kudedega. Kui see tuleb eemaldada, saab selle vaba otsa väljapoole operatsioonihaava välja tuua.
Erilise koha hõivavad luumurrud-nihestused ja kroonilised subluksatsioonid, mis viivad püsivate funktsionaalsete häireteni, kui anatoomilisi suhteid ei õnnestu täielikult taastada. Sellistel juhtudel on soovitatav kasutada erineva disainiga häireseadmeid või suhe kiiresti taastada.
Bennetti luumurrud
Tema nime kannavad esimese kämblaluu aluse liigesesisesed murrud, mida kirjeldas 1882. aastal Bennett. I kämblaluu põhjas on erinevalt teistest väljendunud sadulapind, mille kuju vastab samale trapetsluu pinnale, millega see moodustab pöidla randmeluu liigenduse.
Bennetti luumurrud moodustavad 8,9% kõigist käeluumurdudest (E. A. Bogdanov, 1973). Bennetti luumurdudega puruneb I kämblaluu aluse küünarluu serva kolmnurkne fragment. Fragment, mida hoiavad tugevad sidemed, jääb paigale ja sõrmekiir nihkub dorsaal-radiaalsele küljele ja nihkub osaliselt või täielikult (joon. 116). See on tüüpiline vorm, mis BN Postnikovi (1943) andmetel moodustab 73,33% esimese kämblaluu aluse murdudest. Keerulised vormid (peenestatud, T- ja Y-kujulised), peopesa serva lõhed ja trapetsluu kahjustusega seotud luumurrud on palju harvemad.
Kämblaluu nihkumise põhjustab trauma, seejärel sirutajalihaste ja pöidlast rööviva pika lihase pinge.
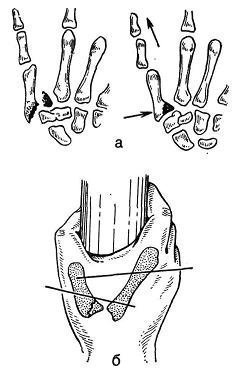
Riis. 116. Tüüpiline randme-kämblaliigese nihe Bennetti murru korral. Tõukejõu ja rõhu suund vähendamise ajal on näidatud nooltega (i); esimese kämblaluu transfiksatsioon Bennetti murru korral (b).
Mõnikord täheldatud peopesa fragmendi nihkumine tuleneb luudevaheliste lihaste pingest. Sel juhul on suur tähtsus liigese sidemete ja kottide subluksatsioonil, nikastustel, rebendid ja rebendid.
Tavaliste vigastusnähtude olemasolu (valu, düsfunktsioon, verevalumid, randme-kämblaliigese deformatsioon, valulikkus kämblaluu pea ja sõrmeotsa koputamisel ning mõnikord ebanormaalne liikuvus ja krigistamine) peaksid viima arstile Bennetti luumurdu kahtluse alla. Lõplik diagnoos tehakse pärast radiograafiat.
Redutseerimine viiakse läbi nihkunud I kämblaluu tõmbe, surve ja adduktsiooni abil, kuni fragmendid on kõrvuti. Õigete vahekordade säilitamiseks kipsi pealekandmisel ja modelleerimisel võite kasutada K.I.Vasilkova pakutud silmust (tsiteeritud E.V. Usoltseva, 1961). Fragmentide kinnipidamine toimub mõnikord kahe juhtme ja kipsi abil transosseosse osteosünteesi abil (vt. Joon. 116).
Soovitused uute meetodite ja seadmete kohta õigete luude suhte vähendamiseks ja säilitamiseks Bennetti luumurdude korral jätkuvad siiani. Intraartikulaarse murru ebaõnnestunud võrdlemise või retentsiooni korral kasutatakse distraktsioon-kompressioonmeetodit või tehakse avatud osteosüntees (Hauer et al., 1976).
Seesamoidsete luude luumurrud
Käe luustikus on lisaks pisikujulisele luule ka mitu seesamoidluud: kaks - pöidla metakarpofalangeaalliigeses, üks seesamoidluu kämblaluude II ja V peade tasemel; sageli - kaks esimese sõrme interfalangeaalses liigeses, mõnikord - kolmanda ja neljanda kämblaluu peade piirkonnas.
Seesamoidsete luude murdude kliinilistel sümptomitel ei ole patognoomilisi tunnuseid ja need on väga sarnased verevalumite, venituste, mittetäieliku nihestuse ja intraartikulaarse luumurru tunnustega. Seetõttu tuvastatakse seesamoviidsete luude murrud sagedasemad vigastused välistades ja sõrme radiograafilise uuringu põhjal kolmes asendis. Kildude nihkumine on tavaliselt ebaoluline ja nad on üksteisega kontaktis. Harvemini ei nihkuta killud mitte ainult ümber, vaid ka pööratakse mööda telge. Sellistel juhtudel tuleb need omavahel sobitada.
Falangide ja kämblaluude suletud intraartikulaarsete murdude materjali analüüs näitas järgmist: liigesesisesed luumurrud moodustasid 31,2% ja kombineeritud luumurrud - 56,2%; õigesti äratuntud - 83,9%, valesti - 16,1%. Intraartikulaarsete luumurdude arvust ei teostatud fragmentide ümberpaigutamist 68,4%, küll aga 31,6%. Keskmine ravi kestus varieerub veidi: 28 kuni 35 päeva. Ilma fragmentide ümberpaigutamiseta ravil olnud inimeste grupis on elukutset vahetanute osakaal suurem (25-30%) ja töövõime kaotanute osakaal 3-5%.
Randme luude luumurrud
Lühikese vahemaa tagant väga kompaktselt paiknevad kaheksa randmeluud eristuvad nende keerukuse ja kuju mitmekesisuse poolest. Randme luude verevarustuse küsimust on uuritud ja selle üle on vaieldud mitu aastakümmet. Paljud autorid nägid nende luude luumurdude mitteliitumise põhjust nende verevarustuse puudumises.
Õhukesi radioaktiivseid masse kasutanud uuringud näitasid aga hästi arenenud arteriaalse ja venoosse võrgustiku olemasolu randmeluudes. Randmeluude innervatsiooni viivad läbi arvukad käenärvide harud.
Kirjanduse andmetel jääb randmeluumurdude esinemissagedus vahemikku 2,1-4,5-5% käeluumurdudest. Randmeluudest esineb enim abaluude murdu (61-86%). Palju harvemini täheldatakse kuu- ja kolmnurksete luude vigastusi ning randmeluude ülejäänud luude murrud on väga haruldased. Harvade ja tõestamata eranditega on randmeluu luumurrud intraartikulaarsed.
Kõige sagedamini tekivad abaluu murrud surumisel kukkumise ajal, rõhuasetusega piklikul, painutamata käel, kui abaluu ei suruta mitte ainult kiire ja tugitasandi vahele, vaid ka "paindub" tahapoole nii, et mõju suund on jõud loob abaluu pikiteljega nurga ... Kõige sagedamini (71,8%) esinevad pikiteljega risti oleva suunaga põikmurrud; harvemini - kaldus ja peenestatud, abaluu luumurrud, luufragmentide rebendid sidemete kinnituskohtades ja löökmurrud (I.F.Bogoyavlensky, 1972, S.A. Stupnikov, 1974).
Abaluu murdude äratundmine on keeruline, kuna puuduvad patognoomilised tunnused ja vigastuste suhteliselt harulduse tõttu ei kogune kirurgidel palju kogemusi.
Lisaks sellele ei ole röntgenuuring alati selge.
Iseloomulikud nähud (anamnees, valu, turse, deformatsioon, düsfunktsioon) arenevad järk-järgult ja patsiendid ei pöördu sageli kohe pärast vigastust arsti juurde. Alguses ei omista nad valulikkust ja liikumisraskust tähtsust.
Valu on vähem äge kui näiteks tala murru korral; turse ja hemorraagia ei ole selgelt väljendatud. Kildude ebanormaalset liikuvust ja krepitust peaaegu kunagi ei tunneta (ja seda ei tohiks püüda tuvastada). Seetõttu peate hoolikalt otsima abaluu murdumise kaudseid märke: valu abaluu piirkonnas lahti painutamisel, II-I sõrmede koputamisel, "anatoomilise nuusktubaka" kontuuride siledus. Lõplik diagnoos tehakse pärast randme röntgenograafiat kolmes asendis.
Vajalik on eristada abaluu murrud verevalumitest, nikastustest, nihestustest, kuuluu murdudest, raadiuse murrust tüüpilises kohas, vanast mittesulanud luumurrust ja abaluu arenguanomaaliatest. Kõrvaliigese luumurdude otsestest tüsistustest on teada karpaalkanali sündroomi juhtumeid, millega kaasneb nii kesk- kui ka ulnaarnärvi düsfunktsioon.
Nihkega abaluu murru korral saavutatakse anesteesiajärgne asend (2% novokaiinilahus, 10-15 ml kahjustuse piirkonnas) käsi sirutades tõmblusvastase vahendiga üle õla ja vajutades sõrm anatoomilise nuusktubaka piirkonnas olevatele fragmentidele. Kõrvuti asetsevad killud on fikseeritud tagantpoolt, kämblaluude peadest kuni küünarnukini kantud pikisuunalise ringikujulise kipsiga, käe dorsaalse pikendusega ja kerge küünarnuki adduktsiooniga. Kips peaks olema vähemalt kolmveerand selle ümbermõõdust ümber küünarvarre ja kämbla ning olema hästi modelleeritud.
Esialgseid konsolideerumise märke endosteaalse kalluse moodustumisel võib täheldada 4–6 nädalat pärast vigastust, kuid põikmurdude immobiliseerimine nõuab 10–12 nädalat, piki- ja kaldus murdude korral 19 nädalat või rohkem. Kindlaksmääratud immobilisatsiooniperiood on hädavajalik ning seda ei saa rikkuda ka valu puudumisel, hea funktsioneerimise ja patsiendi sooviga lasta ta tööle. Pärast immobiliseerimist, kontrollides kontrollröntgenpildil fragmentide võrdlemist, kontrollides fikseerimise piisavust ja sideme mugavust (kas häirib liigutusi käe tervetes osades, kas põhjustab valu), määrata ravivõimlemine , vitamiiniteraapia, füsioteraapia, murrukoha koputamine Tourneri järgi, õlamassaaž ja õlavöö.
Tuleb märkida, et mitte kõik kirurgid ei järgi varajaste aktiivsete liigutuste tehnikat abaluude murdude korral, arvates, et see võib kaasa aidata pseudoartroosi tekkele. Kogemused näitavad, et värsked, õigesti joondatud ja immobiliseeritud luumurrud kipuvad paranema isegi aeglase konsolideerumise korral.
Krooniliste abaluude murdude ravi on väga raske. Nendega toimuvad muutused juba mitte ainult abaluudes, vaid ka naaberluudes ja eriti raadiuses. Konservatiivne meetod seisneb käe põhjalikus ja pikaajalises immobiliseerimises 2-6 kuuks. Kirjanduses on andmeid, et vana abaluu murru ravimine immobiliseerimisega kipsplaadiga 3–22 kuu jooksul viib 80% fusioonini.
Enamiku autorite sõnul on operatsiooni näidustus pseudoartroos, millega kaasneb valu, düsfunktsioon ja puue.
Lisaks pseudoartroosile, trofoneuroosile on sageli randmeliigeste deformeeriv artroos-artriit abaluu murru tagajärg. Enamasti on see fragmentide ebapiisava kõrvutamise ja immobiliseerimise tagajärg, eriti inimestel, kellel on kalduvus liigesehaigustele (vanus, ainevahetushäired, krooniline infektsioon).
Kuuluu murdu täheldatakse väljasirutatud käele kukkumisel, kui luu surutakse kokku ja mõnikord muljutakse küünarvarre luude ja jõu rakendamise koha vahel. Kuuluu üksikud luumurrud moodustavad 8,6–9,27% ja nendega kaasneb sageli nihestus. On piki-, põiki-, peenestatud ja survemurrud.
Kuumurru äratundmine põhineb ka ühistel tunnustel. Spetsiaalsetest sümptomitest võib viidata: lokaliseeritud ja kaudne valu piki III-IV sõrme telge surudes, süvend raadiuse all III kiirguse tasemel rusikasse pigistamisel. Kahjustusi on vaja eristada verevalumitest, venitustest, subluksatsioonist, nihestustest, randmeluude teiste luude murdmisest, raadiuse murrust, aseptilisest nekroosist ja osteokondropaatiast – Kienbecki tõvest. Lõplikuks tuvastamiseks on vajalik röntgenikiirgus kolmes projektsioonis.
Ääremurdude ja luumurdude ilma käeluu fragmentide nihkumiseta määratakse funktsionaalne asend ja pikisuunaline ringkips 6-10 nädalaks kämblaluude peadest küünarnukini. , mis katab 3/4 randme ümbermõõdust. Kuuluu luumurdude otsestest tüsistustest kirjeldatakse kesknärvi kahjustust. Kuumurdude konsolideerumine on aeglane ja sageli komplitseeritud mitteliitumise tõttu.
KUI Bogoyavlensky märgib, et olenemata ravimeetoditest ei osutu hea vahetu tulemus alati stabiilseks. Kui proksimaalse luu skleroos püsib või süveneb 2-3 kuud või kauem pärast luumurru paranemist, tuleb prognoosi pidada ebasoodsaks. Keskmine ravi kestus on meie andmetel 60 päeva.
Murrud on kolmnurkses luus ja tekivad nii otsese vägivalla toimel kui ka väljasirutatud käele kukkumisel. Äratundmine on raske. Märgid: valu, mida süvendab füüsiline koormus, palpatsioon, löökpillid, kudede turse ja kleepuvus, liikuvuse piiramine.
Kolmnurkse luu suletud murde ravimisel kasutatakse sama tehnikat nagu teiste randmeluude puhul, fragmentide vähendamine on harva vajalik. Murru korral ilma kildude nihkumiseta kantakse 4-5 nädalaks kipsplaat.
Kapitali ja konksu luumurrud tekivad otsese vägivallaga põiki- ja peenestatud luumurdude kujul. Kaudse vägivalla tagajärjeks on kortikaalse kihi fragmendi eraldumine. Esmaabi, äratundmise ja ravi põhimõtted on samad, mis abaluude ja kuuluude vigastuste puhul.
Trapets- ja trapetsikujuliste luude murrud on väga haruldased ning nende luumurdude kõige levinum põhjus on kaudne vigastus. Murdemärgid on üsna selgelt eristatavad. Need on valu, turse, liikumispiirangud ja esimese sõrme nõrkus. Palpeerimisel ilmneb lokaalne valu säärte põhjas, rohkem ees ja väljas, mõnikord anatoomilises nuusktubakas.
Luu sadula liigesepinna kahjustuse korral on vajalik fragmentide täpne sobitamine - see on pöidla funktsiooni taastamise eeltingimus.
Edukaks raviks on vajalik varajane ja usaldusväärne immobiliseerimine fragmentide õige asendiga. Selja kipsi lahast kasutatakse 4-5 nädalat, millele järgneb röntgenkontroll. Sel juhul pööratakse erilist tähelepanu 1 tala kinnitamisele, mis on seatud pikendus- ja röövimisasendisse randme suhtes kuni 45 ° nurga all.
Pisiformsed luumurrud tekivad kõige sagedamini otsesest vägivallast. Nende luumurdude esinemissagedus on umbes 8% randmeluumurdudest.
Peamine sümptom on küünarliigese randmes lokaliseeritud valu, mida süvendab käe küünarluu painutaja kokkutõmbumine, mis kiirgub V-sõrmesse, küünarvarre ja küünarnukki (ärritus ulnaarnärvi sügava haru piirkonnas). Varsti pärast vigastust on anterolateraalses randmes paistetus või pastakujuline turse. Ravi - immobiliseerimine randme-randme liigeses kerge pikendusega kipsi ja käe väikese küünarnuki adduktsiooniga. Ravi viib funktsiooni täieliku taastamiseni. Pisikujulise murru tüsistused hõlmavad sensoorseid häireid ja liikumishäireid kuni ulnaarnärvi halvatuseni.
Seega on randmeluude suletud luumurrud levinumad kui tunnustatud. Äratundmine põhineb korrektsel kliinilisel ja radioloogilisel uuringul ning ravi edukus sõltub peamiselt ideaalsest joondusest ja immobilisatsioonist pikaks ajaks kuni luumurru paranemiseni.
Meie andmed näitavad, et randmeluumurrud moodustavad 1,4% käeluumurdudest: abaluu - 72,3%, lunate - 12%, kolmnurkne - 11,4%, trapetsikujuline luu - 0,3%, trapetsikujuline - 0,1% ; elanik - 1,2%, konks - 1,6%, hernes - 0,1%, teave on ebatäpne - 1%.
Õigeaegselt ja õigesti tuvastatud luumurd 68,6% juhtudest, diagnoositud hilja või valesti - 31,4% juhtudest; neist eksisid kirurg 11%, radioloog - 9,5%, mõlemad - 6,9%, mitte tuvastatud - 4%. Nendest andmetest järeldub, et nii kirurgidel kui ka radioloogidel on raskusi randmeluude luumurdude äratundmisega.
Puudusid näidustused vähendamiseks 55,3%, fragmentide vähendamine viidi läbi 44,7%, kohaliku tuimestuse all - 38%, anesteesias - 0,8%, täpsustamata - 5,9%. 14 patsienti opereeriti. Randmeluude luumurdudega patsientide ravi kestus on 30 päeva kuni 4 kuud või rohkem.
Seega tunnistab enamik kaasaegseid kirurge, et õigesti teostatud randmeluude luumurdude konservatiivne ravi hea ümberasendi ja täiusliku immobilisatsiooniga annab isegi vanadel juhtudel paremaid tulemusi kui operatsioon. Funktsiooni täielikuks taastamiseks ja tüsistuste ennetamiseks on vajalik käte säästlik suhtumine ka pärast immobiliseerimise lõpetamist. Taastusravi periood nõuab samasugust tähelepanu kui ravi.
Falangide, kämblaluude ja randmeluude mitmed ja kombineeritud kinnised murrud. 25% käeluude kinnistest luumurdudest on varba- ja kämblaluumurrud – kui kahjustustasand haarab luu võlli ja tungib liigesesse või kui kahjustub korraga mitu luu. Sel juhul on ülekaalus toidufalangide ja kämblaluude kahjustus. Neid luumurde iseloomustab spetsiifilisi jooni välis- ja liigesesisesed vigastused. Nende äratundmine põhineb kirjeldatud sümptomitel.
Kombineeritud ja hulgimurdude ravi nõuab suurt tähelepanu. Sõltuvalt sümptomite levimusest valitakse üks või teine kirjeldatud meetod. Nende vigastuste korral on ravi kestuses ja tulemustes olulisi kõikumisi.
Kombineeritud ja mitmekordsed suletud luumurrud tuvastati õigesti 77,5% ja valesti 22,5%. Fragmentide ümberpaigutamine kombineeritud ja mitmed luumurrud mitte toodetud 51,4%, toodetud - 48,6%. Nende luumurdude hulgas on fragmentide osteosüntees näidatud sagedamini kui varem vaadeldud.
Käe kombineeritud ja kombineeritud hulgivigastuste korral on kirurgile suureks abiks terviklik diagnoos ja õigesti koostatud raviplaan.
Suletud nihestuste, luumurdudega kaasneb alati pehmete kudede kahjustus põrutuse, verevalumi või rebenemise, muljumise näol. Sageli mängivad otsustavat rolli pehmete kudede vigastused, mis mõjutavad käe tundlikku ja libisevat aparaati. Seetõttu tuleks ühe või teise kinnise nihestuse ja luumurru ravimeetodi valimisel seda alati arvestada.
E. V. Usoltseva, K. I. Mashkara
Käehaiguste ja vigastuste kirurgia