Поэтому запомните наши нехитрые советы: они сберегут вам и деньги, и, что самое важное, здоровье.
Правило 1. Лекарства взаимодействуют друг с другом
Принимать несколько препаратов одновременно можно только после консультации с врачом, рассказав ему о своих болезнях и всех (!) средствах, которые вы принимаете. Влияние на другие препараты часто оказывают аспирин, противопростудные средства, БАДы, даже витамины и травы. Они могут усилить действие других лекарств или свести их эффект к нулю.
Пример: если вы пьёте фенилин (разжижает кровь) и станете при этом лечиться аспирином от температуры и головной боли, это может вызвать обильное кровотечение при травме. А некоторые антациды (лекарства, уменьшающие кислотность желудочного сока) не дают антибиотикам, кардиопрепаратам и средствам для разжижения крови всасываться в кровь, тем самым снижая их эффективность. Кроме того, иногда совместный приём беспроблемных по отдельности препаратов может увеличить риск серьёзных побочных эффектов. Особенно внимательными нужно быть гипертоникам. Потому что многие привычные препараты, например противоотёчные (эуфиллин) или противозастойные (так действуют многие лекарства от простуды), могут вызвать скачок кровяного давления.
Правило 2. Лекарства взаимодействуют с пищей и напитками
Сказано принимать таблетки после еды — значит, после еды. А запивать лучше всего простой кипячёной водой комнатной температуры — не ошибётесь! С остальными жидкостями надо быть осторожнее.
Примеры: кальциевые препараты лучше усваиваются, если их запивать молоком. Но если антибиотики (тетрациклин и хинолин) или препараты йода запить молоком, то вы сведёте на нет всё их действие. Препараты кальция, антибиотики (сумамед, рулид), тетрациклин, амидопирин нельзя запивать газировкой — она мешает выведению лекарства из организма, что приводит к их передозировке. Антибиотик эритромицин, оральные контрацептивы, антигистаминные, сердечные, гормональные, противоопухолевые лекарства, иммунодепрессанты нельзя запивать грейпфрутовым соком, т. к. он ослабляет действие лекарств и может привести к серьёзным осложнениям. Хотя сам сок пить можно и во время лечения. Но не раньше чем через два часа после приёма препаратов.
Средства для снижения кислотности в желудке, сердечные препараты (дигоксин, целанид), сульфаниламиды (бисептол, стрептоцид) нельзя запивать никакими соками — они могут повысить кислотность и аннулировать действие препарата.
Успокоительные, антидепрессанты, оральные контрацептивы, препараты кальция нельзя запивать кофе, чаем и настоями со зверобоем, потому что танин и кофеин могут не только нейтрализовать лечебное воздействие, но и спровоцировать обратный эффект. Например, успокоительные таблетки вызовут возбуждение.
То же самое и с едой. Если во время приёма антидепрессантов есть консервы, копчёную рыбу, икру, кофе, шоколад, лекарство может вызвать обратный эффект.
Правило 3. Лекарства взаимодействуют с алкоголем
Самое правильное — при приёме любых лекарств вообще отказаться от спиртного. Такие соединения могут замедлить двигательные реакции, увеличить риск заболеваний печени или желудочных кровотечений. В частности это относится к сочетаниям алкоголя с жаропонижающими средствами и ана-льге-ти-ками. Не-которые препараты при взаимодействии с алкоголем могут вызвать серьёзные аллергические реакции. Особенно опасно употреблять одновременно транквилизаторы и спиртные напитки — эти эксперименты могут привести к угнетению дыхания вплоть до комы и летального исхода.
Правило главное. Никакого самоуправства!
Даже плохой врач лучше знает особенности лекарств, чем пациенты. Так что слушайте врача и читайте инструкции к препаратм. Если есть сомнения и опасения — задавайте вопросы врачу. Пусть объяснит, почему так, а не иначе. И к чему может привести нарушение правил. Помните: в ваших руках — ваша жизнь и здоровье.
Пациенты спрашивают, какие лекарства пить при спондилоартрозе? Спондилоартроз - распространенное заболевание, встречающееся у 80–90% людей пожилого возраста. При этом недуг может встречаться и у молодых людей после 30 лет. Сегодня будут рассматриваться способы лечения спондилоартроза, основным из которых является медикаментозный: применение мазей, кремов и лекарств.
Подходы к лечению
Спондилоартроз - это один из видов , при котором повреждаются суставы позвоночного отдела. При этом они деформируются, приобретая лишние костные образования.
Данное заболевание возникает, как правило, вследствие сильных физических нагрузок. Сидячая работа, неправильное положение спины и позвоночника, нарушение осанки - все это может спровоцировать развитие спондилоартроза. Неправильная осанка, которая сохраняется на протяжении долгого времени, тоже может являться причиной возникновения болезни.
Спондилоартроз подразделяется на несколько видов в зависимости от очага возникновения повреждения:
- спондилоартроз шейного отдела;
- спондилоартроз поясничного отдела позвоночника;
- спондилоартроз грудного отдела.
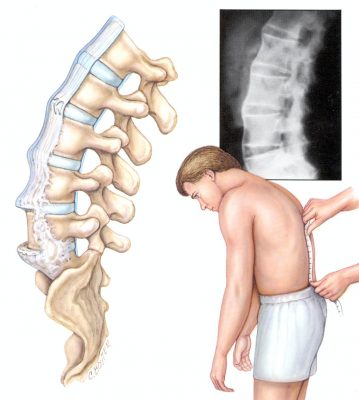 Независимо от вида данное заболевание характеризуется похожими симптомами. Возникает болевой синдром в позвоночном отделе, уменьшается подвижность позвонка.
Независимо от вида данное заболевание характеризуется похожими симптомами. Возникает болевой синдром в позвоночном отделе, уменьшается подвижность позвонка.
Для лечения спондилоартроза в первую очередь необходимо проконсультироваться с врачом. Лечением этого заболевания занимается узкий специалист вертебролог. В случае если в городе нет такого врача, необходимо обращаться к невропатологу.
В первую очередь доктор проведет диагностику, чтобы точно определить наличие заболевания, его конкретный тип и стадию. Для установки диагноза используют компьютерную томографию или ультразвуковое исследование. В некоторых случаях делают рентген позвоночника. Но при этом на пациента действует сильное лучевое излучение, так что этот вариант в данное время мало распространен.
Диагностика заболевания определяет дальнейший вид лечения. В зависимости от стадии заболевания врач назначает один из трех путей лечения:
- физиотерапия - применяется при малой степени деформации позвоночника;
- консервативное лечение - назначается в большинстве случаев, включает, как правило, применение лекарственных средств и мазей для лечения;
- хирургическое вмешательство - необходимо в крайних случаях, когда другие способы лечения не принесут улучшения.
Какие лекарства нужно пить при спондилоартрозе?
Медикаментозное (консервативное лечение) назначается в случае, если симптомы заболевания сильно проявляются, но болезнь еще не достигла критической стадии, требующей хирургического вмешательства. Такое лечение включает в себя следующие препараты.
Противовоспалительные лекарства, которые облегчают симптомы и уменьшают боль, убирая воспаление вокруг очага заболевания:
- Индометацин;
- Нимесулид;
- Мелоксикам.
Миорелаксанты, которые тоже помогают снять боль. При этом они уменьшают давление на отекшие и воспаленные мышцы, давая возможность двигаться:
- Баклофен;
- Тизанидин;
- Мидокалм.
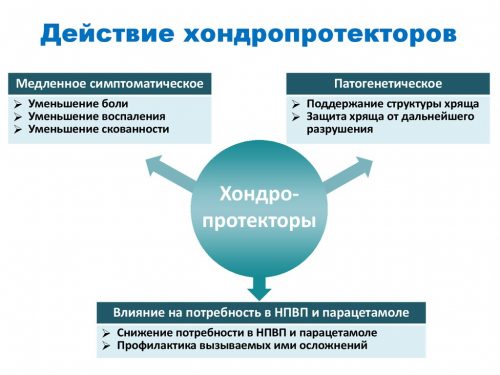
Хондропротекторы - таблетки, замедляющие деформацию хрящевой ткани. Они дают начало возникновению новых образований в суставной ткани, замедляют дегенерацию хрящей, ускоряют образование суставной жидкости. При спондилоартрозе назначают:
- Дона;
- Терафлекс;
- Хондролон;
- Структум.
Мазь от спондилоартроза с местным действием. Она оказывает согревающий эффект, облегчает симптомы приступа заболевания. Назначаются такие мази:
- Фастум гель;
- Кетонал;
- Финалгель;
- Нурофен;
- Найз;
- Вольтарен.
Лекарственные препараты внутреннего применения необходимо пить в течение курса, продолжительность которого определяет лечащий врач.
После завершения приема лекарств нужно обязательно выполнить повторную диагностику, которая выявит степень эффективности лечения. При необходимости курс повторяют.
Альтернатива препаратам
Многие пациенты недовольны тем, что после завершения медикаментозного лечения при спондилоартрозе возникают проблемы с другими органами, например, с печенью или желудком. Поэтому многие больные предпочитают немедикаментозное лечение данного недуга, которое является менее эффективным, но не разрушает ткани других органов.
Такие методы могут полностью излечить заболевание на начальных стадиях. Однако нужно заметить, что подобная терапия окажется абсолютно бесполезной для больных на более поздних стадиях спондилоартроза. Поэтому для определения типа лечения очень важна консультация и диагностика врача.
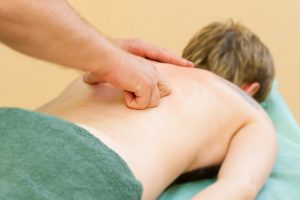 Одним из методов немедикаментозного лечения является массаж. С помощью массажа можно снять болевой синдром, ускорить кровообращение и замедлить дальнейшее развитие болезни. Массируются при этом не только пораженные участки, но и соседние. В начале курса применяют классический способ массажа, а позже - сегментный. Курс состоит, как правило, из 20 сеансов, а каждый сеанс длится 10-20 минут. В качестве вспомогательного средства используют вазелин или крем. После завершения процедуры тело необходимо хорошо укутать, чтоб результат массажа сохранился.
Одним из методов немедикаментозного лечения является массаж. С помощью массажа можно снять болевой синдром, ускорить кровообращение и замедлить дальнейшее развитие болезни. Массируются при этом не только пораженные участки, но и соседние. В начале курса применяют классический способ массажа, а позже - сегментный. Курс состоит, как правило, из 20 сеансов, а каждый сеанс длится 10-20 минут. В качестве вспомогательного средства используют вазелин или крем. После завершения процедуры тело необходимо хорошо укутать, чтоб результат массажа сохранился.
Больные спондилоартрозом могут выполнять лечебную гимнастику. Она заключается в выполнении ритмичных движений, заставляющих больную мышцу напрячься. Во время подобной гимнастики приток крови к воспаленной ткани увеличивается, что избавляет от отеков и замедляет деформацию суставов. Упражнения могут выполняться как в течение короткого периода времени - от 20 до 40 секунд, так и более длительного - до 5 минут.
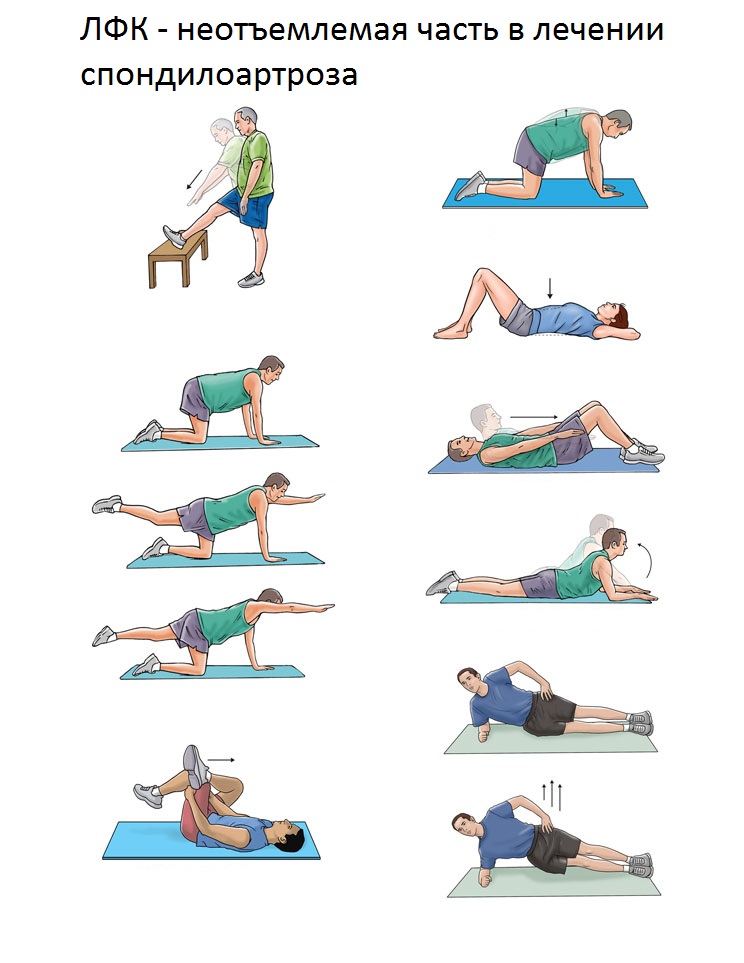
Таким образом, немедикаментозное лечение спондилоартроза может являться отдельным видом терапии, если речь идет о начальных стадиях заболевания, и вспомогательным, применяющимся вместе с назначенными лекарствами.
Народные средства
При спондилоартрозе народная медицина предлагает несколько методов. Все они не лечат очаг болезни, а уменьшают симптомы, поэтому в качестве основной терапии использоваться не могут.
Для предотвращения обострения применяют фитотерапию: делают настойки различных трав, согревающие компрессы. Для этих целей используют шалфей, ромашку, лопух.
 Скипидарные ванны - народный метод физиотерапии, широко применяющийся для лечения. В его основе находится принятие ванн из несоленой воды с применением скипидарного раствора. Элементы, содержащиеся в таком растворе, вызывают раздражение на коже человека. После чего проявляется согревающий эффект. Можно принимать горячие ванны и с другими маслами, которые прогревают внутренние органы и улучшают общее состояние больного.
Скипидарные ванны - народный метод физиотерапии, широко применяющийся для лечения. В его основе находится принятие ванн из несоленой воды с применением скипидарного раствора. Элементы, содержащиеся в таком растворе, вызывают раздражение на коже человека. После чего проявляется согревающий эффект. Можно принимать горячие ванны и с другими маслами, которые прогревают внутренние органы и улучшают общее состояние больного.
Хорошим терапевтическим действием обладает собачий шерстяной пояс. Его завязывают вокруг поясничного отдела позвоночника так, чтобы был закрыт основной очаг заболевания. В таком положении пояс носят, пока боль не уменьшится.
Таким образом, можно отметить, что для лечения спондилоартроза существует множество способов и методик. Но каждый вид терапии имеет свои особенности и противопоказания, поэтому для правильного курса лечения необходимо обязательно проконсультироваться с лечащим врачом. Только он может точно назначить правильный вид терапии и ответить на вопрос, какие лекарства необходимо пить при спондилоартрозе.
Во время болезни многие люди интересуются тем, можно ли принимать антибиотики и противовирусные одновременно. Какова эффективность такого соединения препаратов и разрешает ли официальная медицина прием антибиотиков и противовирусных препаратов вместе – об этом узнайте далее.
Прежде чем перейти непосредственно к вопросу о том, что выбирать — антибиотики или противовирусные, следует выяснить свойства и особенности обоих типов препаратов.
Название этой категории препаратов красноречиво говорит само за себя – это лекарства, направленные против какой-то живой микрофлоры. Отметим, что бактерии – это живые организмы, хотя микроскопические. Вирусы, в свою очередь, вне клетки хозяина не подают признаков жизни. Ученые до сих пор не пришли к единому мнению о том, причислить вирусы к живым или неживым объектам.
Поэтому антибиотики – это однозначно препараты, предназначенные для борьбы с патогенной микрофлорой, а именно бактериями. Их назначают при болезнях, вызванных бактериальными агентами.
Поэтому антибиотики не будут эффективны при вирусных болезнях: грипп, ОРВИ, гепатит, корь, краснуха, герпес и так далее.
Существует два вида антибиотиков, если отталкиваться от их воздействия на бактериальные клетки:
- Бактериостатические – патогенные микроорганизмы теряют способность к размножению, из-за чего развитие болезни прекращается и через время бактерии погибают.
- Бактерицидные – применение данных средств направлено на уничтожение патогенной микрофлоры. Антибиотик убивает бактерии, после чего они выводятся из организма.
Существует также классификация типов антибиотиков по их происхождению, механизму действия на клетку.
Антибиотические препараты назначают при таких болезнях, как:
- Пневмония;
- Цистит;
- Энтерит;
- Пиелонефрит;
- Колит;
- Язва желудка;
- Острый синусит и другие бактериальные инфекции.
Очень важно отдавать себе отчет в том, что антибиотики – это серьезные препараты, которые могут иметь достаточно много побочных эффектов. Принимая их вне назначения врача по собственному усмотрению Вы рискуете получить как осложнения, так и рецидив инфекции через короткое время. Поэтому, если Вы хотите лечиться эффективно, необходимо следовать назначениям врача.
К тому же, только специалист может определить эффективную и безопасную дозу каждого препарата для конкретного больного и назначить продолжительность курса антибиотикотерапии.
Отметим еще один важный момент. Антибиотические препараты вызывают резистентность (привыкание) у возбудителей. Необдуманное лечение сильными антибиотиками может быть эффективным, но недальновидным. В будущем, подхвати Вы снова этого же возбудителя, он может быть резистентным даже к очень сильным препаратам и лечение затруднится.
Противовирусные препараты

Противовирусными препаратами называются лекарства, направленные на борьбу с вирусными возбудителями болезни. Противовирусный препараты бывает трудно подобрать, так как вирусные частицы проходят сложный жизненный цикл и необходимо, чтобы лекарство подействовало на них в конкретный момент времени. Бывает трудно догадаться, поможет ли противовирусное средство сейчас – врачу не всегда очевидно, когда началась болезнь и какой путь в своем развитии могли проделать вирусы.
Препараты такого типа действия могут оказывать один из следующих эффектов:
Препараты противовирусного типа назначаются при таких болезнях, как:
- Грипп;
- ОРВИ;
- Герпес;
- Корь;
- Простуда;
- Ветряная оспа;
- Гепатит В, С;
- Мононуклеоз и так далее.
Приобрести противовирусные препараты от самых распространенных болезней можно в аптеке без проблем, поэтому лечиться от вирусных болезней можно и дома. Принимая тот или иной препарат, следует обязательно учитывать особенности его действия, а также побочные эффекты, которые могут возникнуть.
Отметим, что лекарственного средства, у которого нет вероятных побочных эффектов, не существует. Например, Арбидол и могут вызывать аллергические реакции, Римантадин – тошноту, снижение веса, сухость слизистых оболочек, неврологические симптомы, Занамивир – аллергические кожные реакции, а также проблемы с дыхательными путями.
Допустимо ли пить антибиотики и противовирусные?

Теперь, когда мы разобрались в действии обоих видов препаратов, ответим на самый главный вопрос: можно принимать антибиотики и принимать противовирусные вместе?
Большинство врачей склоняются к мнению о том, что не следует применять и те, и другие средства. Это связано с особенностями действия антибиотиков и противовирусных препаратов. Антибиотики «в порыве страсти» снижают иммунитет человека, уничтожают даже нормальную микрофлору (из-за чего может возникать дисбактериоз после антибиотикотерапии). Противовирусные препараты наоборот, усиливают иммунную реакцию организма, благодаря чему удается победить вирус.
Получается, что одновременный прием антибиотиков и лекарств от вирусных инфекций сводит на нет результаты противовирусной терапии, а препараты от вирусов нивелируют достижения в сфере борьбы с бактериями.
Также антибиотики достаточно токсичны, влияют на желудочно-кишечный тракт, становясь причиной дисбактериоза.
Тем не менее, есть небольшое число болезней, при которых врачи могут назначить и те, и другие препараты. Комбинированные средства следует употреблять только в случае предписания врача. Также бывают случаи, когда типично бактериальная инфекция возникает из-за вирусов и тогда лечение меняет курс.
- В случае вирусной природы пневмонии ее будут лечить Арбидолом или Анафероном, хотя ожидаемо, что пневмонию будут лечить только антибиотиками.
- При цитомегаловирусной инфекции высокую эффективность будут показывать препараты Цимевен и Цитотект. Следует как можно скорее начинать лечение, так как в противном случае возбудитель может проникнуть в кровеносное русло, а оттуда во все органы и системы.
- Пиелонефрит в большинстве случаев возникает из-за бактериальной инвазии, но в редких случаях причиной последнего бывают и вирусы.
- В некоторых случаях после перенесения острой респираторной вирусной инфекции у человека развивается вирусный цистит. Такой клинический случай всегда сопровождается комплексным лечением.
- Колит, связанный с высокой активностью симбионта человека бактерии Helicobacter pylori, может лечиться комплексно.
- ВИЧ-инфицированные люди нуждаются не только в противовирусной терапии, направленной на торможение развития вируса, но также в антибактериальной терапии, потому как из-за сниженной сопротивляемости организма нормальная микрофлора их тела может быть опасной и условно патогенной.
- Если же Вы самостоятельно решили принимать и противовирусные, и антибиотики, учтите, что врачу будет трудно определить, что именно произойдет с организмом.
Назначая же препараты обоих типов действия, врач обязан учитывать совместимость разных препаратов и возможность их объединения в одном курсе лечения. Мы рассмотрим несколько препаратов и представим примеры их совместимости с другими.
- Арбидол – показывает высокую эффективность при совмещении с Супраксом, Амоксиклавом, если вирусная инфекция переходит в бактериальную;
- – этот препарат не взаимодействует с антибиотиками, как было доказано фармацевтическими исследованиями;
- Ацикловир – нежелательно совмещать с антибиотиками, возможно только в случае лечения запущенного генитального герпеса;
- Анаферон – известный гомеопатический препарат, который хорошо сочетается с антибиотиками, благодаря чему удается избежать длительного применения больших доз жаропонижающих средств;
- Кагоцел – препарат, применяемый для комплексной терапии при ангине;
- Ингаверин – у ученых нет исчерпывающих результатов исследований для того, чтобы оценить совместимость препарата с антибиотиком;
- Цитовир – хорошо взаимодействует с Сумамедом;
- Гриппферон – если к вирусной инфекции присоединилась бактериальная, хорошо «сотрудничает» с антибиотиками;
- Виферон – эффективно лечит бронхит вместе с Макропеном.
Преимущества комбинированной терапии?
Если в Вашем случае показана комбинированная терапия, не следует бояться. Врач подберет для Вас наиболее щадящий и оптимальный вариант. Давайте рассмотрим положительные стороны такого лечения:
- Происходит стимуляция иммунной системы.
- Вырабатывается больше антител, иммуноглобулинов и интерферонов, направленных на защиту организма от инородных агентов.
- При адекватном подборе препаратов для комплексной терапии практически исключается токсическое воздействие на организм.
- Удается устранить инфекцию быстро, пока она только в начальном состоянии.
- Прекращается рост и размножение факторов патогенности.
- Активация иммунной системы не только дает защиту во время заболевания, но и позволяет организму выработать приобретенный активный иммунитет к конкретному возбудителю.
Как помочь организму, если назначена антибиотикотерапия
![]()
Как Вы понимаете, организму трудно справляться с нагрузкой, которую создают на органы компоненты антибиотических препаратов. Поэтому Вы можете обратиться к некоторым народным рецептам, которые помогут поддержать силы организма и бороться с инфекцией.
- Смешайте свекольный сок и мед в соотношении 2:1 и закапывайте в нос по 4 раза в день. Так Вы улучшите носовое дыхание, если оно затруднено.
- Ингаляции с луком и чесноком – хороший вариант для людей, больных заболеваниями дыхательных путей, так как в состав сока этих овощей входит много полезных активных компонентов.
- Натуральный морс можно пить, разводя с водой. Это поможет организму получить витамины, а также как можно быстрее выводить токсины.
- Овощные салаты. Старайтесь поддерживать стабильное количество витаминов в еде, чтобы организму было легче справляться с болезнью.
Теперь Вы знаете, можно ли пить антибиотики и как при этом помогать организму народными средствами.
Как помочь организму, если назначена терапия противовирусными препаратами
Противовирусные препараты и народные средства также совместимы. Каким образом?
- Чем больше Вы пьете, тем быстрее выводятся токсины из организма. Для этого подойдет компот из черники, отвары шиповника, чай из малины, брусники, смородины. Выпивая много жидкости, Вы помогаете организму!
- Есть один интересный рецепт. Для него Вам нужно будет порядка 100 грамм изюма. Очистите его хорошенько, проварите в небольшом количестве воды в течении 30 минут, а после этого измельчите в блендере. Пить подобный напиток следует небольшими порциями по нескольку раз в день.
Питание во время болезни

Какая бы болезнь у Вас ни была – вирусная или бактериальная, следует соблюдать адекватную диету. Она исключает:
- Жаренное;
- Соленое;
- Консервацию;
- Острые продукты;
- Соусы, кетчупы, аджику, майонез и так далее;
- Мучные продукты (старайтесь есть их минимально);
- Копченые продукты.
На их место должны прийти «легкие» продукты питания, которые хорошо усвоятся организмом даже в состоянии ослабления. Например, это могут быть каши, бульоны, диетически приготовленные мясо или рыба в небольших количествах.
Кандидат медицинских наук Александр Семейкин.
Эффективность лечения во многом зависит от способа доставки лекарств в организм. С помощью инъекций лекарство попадает быстрее и в более точном количестве. Правда, уколы - это больно, а главное - нужны стерильные лекарственные растворы, одноразовые шприцы и капельницы и хорошо обученный персонал. Когда необходим длительный, иногда пожизненный приём нескольких лекарственных средств, инъекции не очень удобны.
Чаще всего приходится использовать древнейший способ введения лекарства - через рот: от рассасывания препарата в полости рта до проглатывания разно-образных таблеток, драже, растворов и капсул.
Часть лекарственного вещества неизбежно теряется, растворяясь в содержимом желудочно-кишечного тракта. Известен так называемый эффект первичного прохождения: субстанция проглоченной «пилюли», всасываясь, попадает с кровотоком в печень, где частично разрушается, не достигая очага заболевания. Поэтому при проглатывании нужно большее количество лекарства. Пищевые ферменты разрушают некоторые вещества, например белки-гормоны (инсулин и др.), их вводят преимущественно инъекционным путём.
Проглоченные лекарства обычно действуют не сразу - необходимо время на растворение и всасывание препарата.
Быстрее и в меньшей дозе проявляется эффект средств, которые всасываются в ротовой полости - при этом лекарство сразу поступает в кровоток, минуя печень. К сожалению, так можно ввести очень небольшое количество лекарств.
В домашних условиях «пилюли» обычно проглатывают. Но даже это несложное «мероприятие» часто в тягость. По статистике, одну таблетку в день при курсовом лечении легко употребляют практически все. Но три-четыре - без докучливого напоминания - менее трети больных (поэтому так популярны и действенны инъекции в условиях стационара). Для повышения удобства по возможности производят лекарства, эффективные при приёме один-два раза в сутки. Растворы для приёма внутрь делают с приятным вкусом, особенно для детей (это их привлекает, поэтому храните аптечку в недоступном месте).
Удобный путь введения лекарств наружный - нанесение на кожу или слизистые оболочки с последующим всасыванием. Лекарственные формы для наружного применения прошли долгую историю развития - от простейших мазей на жировой основе и компрессов и пластырей до сложных трансдермальных (чрескожных) систем.
Современные трансдермальные системы представляют собой наклеиваемые на кожу пластинки, содержащие лекарство, постепенно проникающее в кожу через специальную мембрану, обеспечивающую равномерное поступление вещества в организм. Их преимущество перед инъекциями и «таблетками» - относительно большая длительность действия, до нескольких суток. Что касается мазей и гелей, то трансдермальные системы комфортнее для пациента и точнее дозируют препарат. Их используют либо для веществ, действующих местно (например, пластыри с лидокаином при невралгии), либо для высокоактивных в малых дозах - обезболивающих, родственных морфину, гормональных средств.
Жизненно важное значение имеют такого рода системы для постоянного введения нитроглицерина при ишемической болезни сердца - от мазей с нитроглицерином до пластинок-«пластырей», наклеиваемых на десну (так называемые суббуккальные формы). Для быстрого обезболивания в экстренных ситуациях используют также специальные таблетки с лекарством, всасывающимся через слизистые оболочки рта (просидол). При наружном применении и всасывании в ротовой полости лекарство, как правило, сразу попадает в кровоток, что ускоряет наступление эффекта. Главный недостаток таких систем - в организм одномоментно проникает только относительно небольшое количество лекарственного вещества, что не позволяет быстро ввести достаточную дозу большинства лекарств.
Любые препараты нужно принимать по определённым правилам. Обычно способ употребления указан в инструкции, и ею не стоит пренебрегать. Если речь идёт о средствах, действующих в полости рта, например противомикробных пастилках, желательно некоторое время после рассасывания воздерживаться от приёма жидкости или плотной пищи.
Лекарства, предназначенные для проглатывания, следует всегда употреблять с достаточным количеством жидкости - не менее половины обычной чашки (100-200 мл). Средства, не имеющие оболочки, для ускорения растворения можно предварительно слегка разжевать.
Если лекарство не запить - последствия могут быть самыми разными, но всегда нежелательными. Лекарственное вещество, оставшееся в пищеводе, всасывается гораздо хуже, чем в нижележащих отделах, то есть сразу теряется значительная часть действующего вещества и не может быть достигнута его эффективная концентрация в организме. Некоторые лекарства могут обладать местнораздражающим действием (например, ацетилсалициловая кислота). Поэтому их выпускают в смеси с пищевой содой для нейтрализации и ускорения распада таблетки в желудке либо в виде шипучих таблеток для приготовления раствора.
Особо опасные для стенки желудочно-кишечного тракта (ЖКТ) препараты следует употреблять, строго следуя инструкции. В некоторых случаях полезен их приём совместно с дополнительными защитными средствами. Например, при длительном лечении высокими дозами мощных противовоспалительных средств (диклофенак и др.), часто вызывающими повреждение стенок желудка вплоть до лекарственной язвы, показаны препараты, снижающие секрецию соляной кислоты в желудке: омепразол, ранитидин.
Чем запивать лекарство - важный вопрос. Лучше использовать самую обыкновенную тёплую воду. Любые добавки в напиток могут сказаться на скорости всасывания и дальнейшего метаболизма действующего вещества.
Углекислота газированных напитков способствует расширению сосудов слизистой ЖКТ и может повысить раздражающее действие препаратов. Слабощелочная минеральная вода без газа предпочтительнее при употреблении противовоспалительных средств. Грейпфрутовый сок содержит вещества, взаимодействующие с системой печёночных ферментов (цитохром P450), в результате в организме замедляется расщепление многих лекарств и возникает опасность их передозировки с тяжёлыми последствиями. Причём данный эффект возникает и при употреблении сока свежего фрукта просто на фоне приёма лекарств, например сердечно-сосудистых, гиполипидемических (для снижения фракций липидов), психотропных и многих других средств. Этот факт хорошо известен и, как правило, в полноценной инструкции к препарату упоминается.
Категорически недопустимо использовать даже слабоалкогольные напитки. Спирт оказывает сильное токсическое действие на многие системы, особенно сердечно-сосудистую, и на головной мозг. На фоне приёма сердечно-сосудистых либо психотропных средств могут наступить опасные для жизни последствия. Этанол и суррогаты алкоголя метаболизируются (разрушаются) с образованием токсичных веществ, что может повышать опасность многих лекарств, стимулировать образование токсичных продуктов их распада. Например, популярнейшее жаропонижающее средство парацетамол (входящий в состав, например, препаратов от головной боли и простуды) смертельно опасно сочетать с алкоголем.
Эффективность лекарств связана и с приёмом пищи. Обычно в инструкции имеются указания, когда принимать препарат - до или после еды. Лекарственные вещества могут связываться с пищей, находящейся в просвете ЖКТ, это замедляет их всасывание и уменьшает эффективность. Еда, раздражающая стенку ЖКТ (острая, жареная, твёрдая), усиливает опасность тех же противовоспалительных средств. Избыток жиров может влиять на скорость метаболизма лекарств в печени. Молочные продукты содержат значительное количество кальция, снижающего активность, например, тетрациклиновых антибиотиков и некоторых средств для лечения остеопороза.
Современные лекарственные средства часто имеют сложный состав и выпускаются с защитным покрытием либо в виде капсулы, способствующей, например, выделению препарата в строго определённых участках ЖКТ, в простейшем случае оболочка маскирует неприятный вкус действующего начала. Проглатывать такие средства необходимо не разжёвывая.
Конечно, эпизодические нарушения правил приёма лекарственных средств относительно безопасны. Но соблюдение этих правил значительно повышает эффективность лекарств и ускоряет выздоровление.
В упаковку с лекарственным препаратом зачастую вкладывается листок с указанием времени его приема, да и врач в рецепте обязательно пишет, когда и как принимать то или иное лекарство . На чем основываются врачи, делая свои назначения?
Один из фундаментальных законов фармакологии утверждает, что лекарство начинает действовать лишь тогда, когда в достаточной концентрации накапливается в тканях больного органа. Это называется «феноменом порога». Если концентрация ниже пороговой, то лекарство не окажет желаемого действия. Необходимая для получения лечебного эффекта концентрация лекарства в крови, а следовательно, и в органе создается при введении в организм оптимальной его дозы.
Путь лекарства к месту назначения сложен, особенно если оно принято через рот. Этот метод введения лекарства имеет свои преимущества: содержание препарата в крови дольше поддерживается на максимальном уровне. А в чем же тогда сложность?
В том, что лекарства непосредственно в желудке не всасываются. Прежде они должны перейти в кишечник, раствориться в его содержимом и при этом не быть разрушенными имеющейся в желудке соляной кислотой, ферментами, слизью, компонентами пищи.
Если лекарство принять натощак (через 3-4 часа после еды или за 30 минут до нее), когда в желудке почти пусто, таблетке попросту не в чем раствориться. Поэтому ее лучше предварительно измельчить или разжевать, а затем запить какой-либо жидкостью, Однако, если таблетка имеет специальное покрытие, измельчать ее не рекомендуется: покрытие предохраняет лекарство от действия соляной кислоты желудка либо слизистую оболочку желудка от лекарства. Чаще с покрытием выпускают препараты в виде драже. Все такие препараты, кроме драже витаминов, измельчать, раскусывать нельзя!
Чем запивать? Стаканом теплой, воды. Чай, особенно крепкий, для этого не подходит. Содержащийся в нем танин образует со многими веществами нерастворимые, а следовательно, и невсасывающиеся соединения. Особенно активно танин связывает папаверин, амидопирин, сердечные гликозиды, ферменты, действующие вещества растительных настоев и отваров.
Большинство лекарств можно запивать теплыми щелочными минеральными водами: подщелачивание содержимого желудка ускоряет переход лекарства в кишечник. А некоторые препараты в щелочной среде легче всасываются. К ним относятся, в частности, производные фенотиазина (пропазин, этаперазин и другие препараты с окончанием на «азин»).
И, наконец, есть лекарства, которые в кислой среде попросту разрушаются. Эритромицин, например, надо принимать строго натощак и обязательно запивать щелочной минеральной водой. Нет минеральной воды, добавьте в кипяченую воду питьевую соду (половина чайной ложки соды на стакан воды) и запейте ею лекарство.
Нейтрализует кислоту желудочного сока и молоко. Им можно запивать жирорастворимые препараты, в частности индометацин. Но с молоком, впрочем, нужно быть поосторожнее: оно содержит кальций, который способен вступать в соединение с лекарствами, например, с антибиотиками тетрациклинового ряда. Поэтому их предпочтительно запивать кислыми соками, так же, как и барбитураты, теобромин, теофиллин. Но если кислым соком запить, скажем, амидопирин, то эффект будет слабый.
Поэтому, чтобы не ошибиться, запивайте лекарство теплой водой. она для всех случаев хороша!
Когда лекарство принимают натощак, то через 10-15 минут оно попадает в кишечник и всасывается в кровь - обычно полностью или почти полностью. Концентрация препарата в крови, как правило, создается достаточная.
А что ожидает таблетку, если ее проглотить вместе с пищей? Таблетка в пище не растворится, а выделяющийся желудочный сок постепенно разбавляет содержимое желудка, и имеющаяся в нем соляная кислота может полностью разрушить лекарство, например, уже упомянутый эритромицин. А ферменты желудка начинают переваривать препарат. Особенно это относится к модным ныне растительным средствам: от них остаются жалкие осколки. Левомицетин переваривается ферментами поджелудочной железы, и от него вовсе ничего не остается. А, скажем, нистатин, полимиксин и неомицин образуют нерастворимые комплексные соединения с желчными кислотами.
Но главное в другом. Пища задерживается в желудке примерно 4 часа. А жирная или сладкая или принятая вместе с алкоголем и некоторыми лекарствами (папаверин, но-шпа, алкалоиды красавки) и того дольше - до 7 часов! Соответственно на такой же срок растягивается и переход лекарства в кишечник. Всасывание может замедлиться настолько, что препарат за это время будет частично разрушен в печени и выделен почками. Словом, нужной его концентрации в крови создать так и не удастся.
Однако не хотелось бы, чтобы у читателя создалось мнение, будто все лекарства следует принимать натощак. Большинство - да, но не все.
Есть и такие, которые необходимо принимать непосредственно во время еды. Это жирорастворимые вещества, в первую очередь витамины А, О, Е, Р, липоевая кислота. Естественно, что так же следует принимать поливитаминные препараты, в состав которых входят вышеназванные витамины.
Если лекарства принимают во время еды , концентрация препарата в крови будет почти постоянной. Эту особенность специалисты учитывают при лечении сильнодействующими препаратами, например, снижающими артериальное давление.
